Анализ мочи — один из наиболее используемых методов диагностики большого числа болезней в современной медицине. Наряду с анализом крови он позволяет исследовать множество параметров, большинство из которых являются прогностически важными. Различают несколько методов, при которых получают различные результаты, поэтому их используют для дополнения и уточнения данных друг друга. Исследование полностью совместимо с анализом крови и обусловлено им.
Описание
Такое исследование, как общий клинический анализ мочи (ОАМ), назначается всем. Лабораторное обследование в новейшей медицинской практике является наиболее востребованным. Анализ дает возможность установить большое разнообразие показателей всех систем организма пациента и выявить целый спектр имеющихся заболеваний.
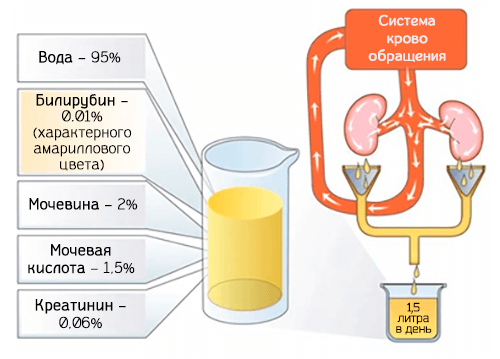
Моча (urina) – это биологическая жидкость, которая регулирует процесс выведения из тела человека продуктов жизнеобеспечения. В том числе с уриной осуществляется выделение токсинов и шлаков, избытка витаминов и гормонов, ионов, лишней воды и других элементов.
По мнению диагностов, ОАМ является наиболее информативным, так как:
- Дает возможность получить информацию о работе систем организма.
- ОАМ и анализ крови взаимообусловлены.
- Полученные данные исследования практически всегда определяют протекание заболеваний и наличие инфекций в организме без назначения дополнительных сложных методов.
- Процесс забора и сдачи анализа простой, не требует особых манипуляций.
ОАМ занесен в список основных анализов. Мочу сдают при прохождении запланированного осмотра у врача. Зафиксирован и полный список патологий, при которых ее изучение считается одним из главных способов диагностики при вынесении заключения о диагнозе пациента. К ним можно отнести все виды диабета, желтухи, холангита, панкреатита, болезни почек, почти все типы образований, некоторые воспаления комплекса органов репродуктивной и мочевой систем.
Помимо клинической диагностики, ОАМ позволяет дать оценку работе желудочно-кишечного тракта, почек, органам, обеспечивающим циркуляцию крови в организме, и другим системам человека.
Порядок сдачи
При передаче и заборе материала для анализа необходимо придерживаться определенных указаний, которые предотвратят получение ложных результатов исследования, т. к. они могут увеличить риск неверно поставленного диагноза лечащим врачом.
Основные указания:
- Жидкость для проведения анализа нужно собирать в утреннее время и натощак. Для достоверности результатов лучше, если ночью обследуемый не будет посещать туалет.
- У грудных детей необходима тщательная гигиена наружных половых органов, желательно собирать урину в резервуар для взятия мочи. Материал, который был получен из выжатого памперса, исследованию не подлежит.
- Перед началом забора в обязательном порядке необходимо тщательно вымыть наружные репродуктивные органы, это поможет исключить попадание в анализ побочных веществ.
- Для исследования рекомендуется брать «серединный» материал. Первую и последнюю треть процесса испускания мочи следует выполнять в санитарно-техническое приспособление, установленное в туалете.
- Сосуд для забора урины должен быть чистым и сухим.
- Накануне сдачи ОАМ не рекомендуется есть продукты, которые могут окрасить мочу. Следует временно исключить из рациона свеклу и морковь.
- Для проведения анализа материал нужно принести в биолабораторию через 90 минут после его получения.
- Дополнительно за сутки до сбора урины необходимо исключить прием спиртных напитков, сильно острой и соленой еды.
- Женщинам не советуют сдавать подобный анализ во время менструации. Перед сбором можно ввести гинекологический тампон во влагалище.

Данные в анализе мочи
Полученный материал в лаборатории обследуют по 5 методикам:
- органолептической;
- физико-химической;
- биохимической;
- микроскопической;
- микробиологической.
Органолептическое исследование
Органолептический анализ мочи включает в себя тщательное изучение таких свойств, как:
- количество;
- цвет;
- запах;
- пенистость;
- прозрачность материала.
Количество (диурез)
Диурез – это объем урины, который выделяет организм за определенное время. Это число при норме должно быть равно ¾ от количества выпитой пациентом воды. В идеальном варианте она будет равна 2 л. Для мужчин общий объем немного выше (до 2 л), чем у женщин (до 1,6 л). У новорожденных при нормальном сбалансированном питании количество мочи составляет от 200 до 600 мл. К 5 годам ребенок выделяет до 900 мл, к 10 – 1200 мл. Старшие возраста приравниваются к взрослым.
Объем мочи считается не по сданному для анализа материалу, а после ознакомления с болезнью пациента и проведения общего расспроса.
По полученной информации устанавливают:
- Полиурию – повышенное мочеобразование — более 1,8 л в сутки. Такой диагноз ставится пациентам, страдающим диабетом различных форм, людям с хроническим пиелонефритом и при таких патологиях, как миеломная болезнь, или при нервных расстройствах.
- Энурез – недержание мочи у человека. Характерно при неврозах, дисфункциях мочевого пузыря, наличии инфекций.
- Олигурию – резкое замедление образования мочи, только 400-500 мл. Характерна эта патология для людей с проблемами почек, встречается при рвоте, высокой температуре тела, поносах, кровотечениях, заболеваниях сердца и ожогах.
- Анурию – патологическое состояние, при котором объем мочи за сутки составляет не более 60 мл. Это может быть спровоцировано нарушениями в работе почек, сердечной недостаточностью, проявляться как следствие протекания воспалительных процессов в организме.
- Поллакиурию – частое мочеиспускание. Указывает на инфекцию в мочевыводящих путях, сахарный диабет первого и второго типа, нефрит, инсульт и другие заболевания неврологического характера. Встречается в период беременности и при проблемах с простатой.
- Олигурия – состояние, противоположное поллакиурии, – резкое замедление образования мочи. Возникает при заболеваниях почек, нефрите, нарушении водного баланса, электролитном сдвиге.
- Дизурия – патология, которая сопровождается болезненными ощущениями. Свидетельствует о поражении органов мочеполовой системы, воспалительных процессах, может возникать при ПМС, беременности, заболеваниях предстательной железы и неврологическом напряжении.
Изучение запаха мочи
Известно около десятка различных «ароматов» урины, которые идентифицированы и свидетельствуют об определенных проблемах. Большинство лабораторий такой показатель не включают в анализ из-за его индивидуальности.
Стандартом считается нерезкий типовой и без примеси.
Придают запах материалу: аммиак, некоторые лекарства, гной, кровь, вещества, образующиеся во внутренних органах при их болезни. Различают следующие:
- Ацетон – возникает вследствие осложнения сахарного диабета, при отравлении фосфором, свинцом.
- «Рыбный запах» сигнализирует о триметиламинурии и редко появляется при бактериальных инфекциях.
- Аромат сероводорода возникает при чрезмерном распитии спиртного и после употребления острых блюд, при таких заболеваниях, как пиелонефрит, патологии печени.
- «Химический» запах встречается при приеме лекарств, цистите, сахарном диабете.
- Аромат «моченых яблок» характерен для такого заболевания, как сахарный диабет.
Цвет
Норма – когда моча желтого цвета (соломенно-желтая, светло–желтая).
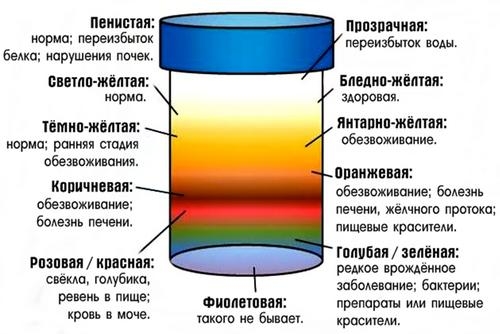
Меняться оттенок урины может по разным причинам:
|
Цвет мочи |
Причины |
|
Бесцветная |
Характерно при полиурии. Реакция на увеличенное потребление жидкости, мочегонных препаратов. Может быть симптомом воспаления почек, сахарного диабета |
|
Янтарно-желтый |
Подобную окраску материала могут вызывать цитрусовые, морковь, витамины, лекарственные препараты |
|
Насыщенно-желтый |
В насыщенный, яркий цвет мочу могут окрашивать цитрусовые, морковь, витамины, некоторые лекарства, пищевые добавки |
|
Темно-желтый |
Ситуация в пределах нормы. Существует мнение, что этот цвет может подтверждать заболевания сердца, печени, является причиной неправильного питания |
|
Коричневый или зеленоватый |
Демонстрация высокой плотности желчного пигмента, явного симптома механической желтухи. Материал подобных цветов является маркером разрушения эритроцитов (anaemia haemolytica) или проблем с печенью |
|
Розовый |
Обычно розовый оттенок или цвет урина приобретает от съеденной свеклы или темных ягод. Нерегулярный окрас без других симптомов обычно не вызывает беспокойства. Антибиотики группы цефалоспоринов, салицилаты, сульфазол могут придавать моче такой цвет. Воспаление и травма почек или мочевого пузыря могут быть первопричиной подобного оттенка |
|
Кроваво-красный |
Обеспечивается кровью в моче, указывает на поражение почек бактериями, возможно при травме почек, мочевого пузыря или мочеиспускательного канала |
|
Грязно-красный |
Отчетливый признак примеси крови в материале. Типично при резких приступах, использовании для переливания неправильной группы крови, порфириновой наследственной болезни |
|
Бледно-синеватый |
Сигнализирует об усиленных процессах разложения в кишечнике. Такой цвет проявляется вследствие попадания в мочу натриевой соли в весомом количестве |
|
Серовато-черный |
Информирует о гемолитической анемии, меланоме, меланосаркоме. Проявляется из-за попадания в материал таких веществ, как гемоглобин, меланин, и прочих |
|
Оранжевый |
Яркий оранжевый цвет продукт приобретает в результате применения поливитаминов, повышенного количества аскорбиновой кислоты. Подобное окрашивание вызывают противотуберкулезные средства — рифампицин, феназопиридин, варфарин |
|
Зеленовато-желтый |
Цвет обеспечивают гнойные частицы в жидкости. На оттенок урины могут оказывать влияние продукты с красящими пигментами. Приведенный аспект исключается путем сбора утренней мочи для проведения исследования |
|
Молочный |
Указывает на воспаление почек, мочевого пузыря с образованием гноя |
Прозрачность
Урина должна быть прозрачной, без видимых чужеродных смесей – это является нормой. Если в материале для изучения наблюдается замутнение, в биолаборатории определяют компонент, который был этому причиной. Существует следующий порядок действий:
- нагревают и добавляют щелочной составной элемент, который нейтрализует мутность, этот процесс указывает на наличие в моче кристалликов мочевой кислоты – кислых солей (ураты);
- кладут в материал щелочной элемент для определения наличия гноя, в этом случае в анализируемой жидкости сформируется плотное стекловидное образование;
- добавляют соляную кислоту (HCl), нейтрализация мутности при ее помощи — это маркер присутствия солей и эфиров щавелевой кислоты (оксалаты);
- кладут уксусную кислоту (CH3COOH), вещество понижает замутнение в случае наличия фосфатов;
- добавляют органический спирт, если появился эффект – это прямое указание на наличие в материале жира.
Пенистость
Пенообразование урины оценивают путем интенсивного перемешивания. Нормальный маркер – это нефиксируемая, с больший классом прозрачности пена в незначительном объеме.
Наиболее явными патологическими факторами мочи могут быть следующие патологии:
- заболевания почек (пиелонефрит, гломерулонефрит, амилоидоз, нефросклероз);
- наличие цистоинтестинального свища при кишечных новообразованиях или нарушениях целостности стенок мочевого пузыря и кишечника по другим причинам;
- гепатиты различной этиологии в стадии обострения.
Физико-химическое исследование мочи
В этой части ОАМ устанавливаются 2 индикатора: плотность и кислотность материала.
В бланках анализа их условно обозначают символами «SG» и «pH».
Плотность
За стандарт плотности урины взят интервал от 1010 до 1022 г/л жидкости. В некоторых лабораториях для утренней мочи эти значения сдвинуты до 1018 и 1026 г/л. Насыщенность урины зависит от присутствия в ней характерных микроэлементов, таких как белок, сахар, соли, микроорганизмы.
Гипостенурия — это состояние, когда плотность мочи недостаточная. Наблюдается при несахарном диабете, альдостеронизме первичном (синдром Конна), исчезновении отеков (сердечная недостаточность, нефротический синдром), хронической почечной недостаточности.
Гиперстенурия — повышение удельного веса (плотности) мочи более 1025 г/л. Отмечается при диабете (за счет повышенного уровня глюкозы в урине), гиперпаратиреозе, хроническом отравлении тяжелыми металлами и их солями, недостатке поступления в организм жидкости.
У детей до 10 лет плотность в анализе немного меньше, чем у людей старшего возраста. Нормой для них является интервал 1007-1021 г/л.
Кислотность
Индикатор pH в анализе в норме имеет значение 5-7. Из этого следует, что моча – это слабокислый или нейтральный материал. В случае колебаний маркера в сторону кислой реакции (pH≤5) появится указание на наличие следующих заболеваний:
- туберкулез;
- ацидоз;
- нефрит;
- подагра.
К кислой реакции жидкости могут привести неограниченное употребление мяса в пищу и некоторые лекарственные препараты, аскорбиновая кислота.
Показатель pH≥7 – щелочной. Первопричиной могут стать превалирующие в питании овощи, минеральная вода щелочного типа или такие заболевания, как почечная недостаточность, гиперкалиемия, алкалоз и воспалительные процессы.
Биохимическое исследование
Эта сложная часть общего анализа урины устанавливает присутствие белка в жидкости. Индикатор белка имеет условное обозначение «PRO».
Стандартное число для наличия вещества должно быть равно ≤0,033 г/л или нулю.
Протеинурия — установление белка в анализе мочи. Она бывает слабой (до 1 г/л), умеренно выраженной (до 4 г/л) и значительной (более 4 г/л). Причинами могут стать воспалительные процессы в почках, наличие сердечно-сосудистых заболеваний, стресс, беременность.
Микроскопический анализ урины
На этой фазе общего анализа урины исследуются организованные и неорганизованные осадки, наличие в моче микроскопических частичек (цилиндров). Микроскопия жидкости позволяет выявить примерно около десятка элементов в изучаемом материале.

Исследование организованного осадка
Этот этап дает представление о содержании 4 элементов в урине.
Их отклонение содержит много информации о причине болезни. Расшифровка результатов исследования организованного осадка представлена в таблице:
|
Компонент |
Норма |
Причины отклонения |
|
Плоский эпителий (Эп) |
Считаются единицы клеток в поле зрения |
Указывает на возможное развитие цистита, разных форм нефропатии |
|
Цилиндрический эпителий (Цил) |
— |
Подтверждает информацию о воспалительных процессах в мочевыделительной системе |
|
Эритроциты (BLD) |
≤3 в поле зрения |
Повышение уровня бывает следствием инфекции, травмы или воспаления почек, новообразования |
|
Лейкоциты (LEU) |
3-5 единиц в поле зрения |
Первопричиной повышенных лейкоцитов в моче могут служить воспалительные процессы |
Исследование неорганизованного осадка
На этой фазе проведения анализа изучаются ионы и соли в моче. Их насчитывают максимум 10. В моче фиксируют наличие уратов (прямое указание на подагру, лейкоз, диатез, гепатит), фосфатов (это связано с циститом) и оксалатов (диабет, пиелонефрит).
Помимо этих элементов, в неорганизованном осадке могут обнаружить мочекислый аммоний, мочевую кислоту. Все эти компоненты не проходят спецификацию.
Цилиндрурия
Цилиндрурия – это качественное изменение мочи, характеризующееся обнаружением в ней цилиндров: гиалиновых, зернистых и восковидных.
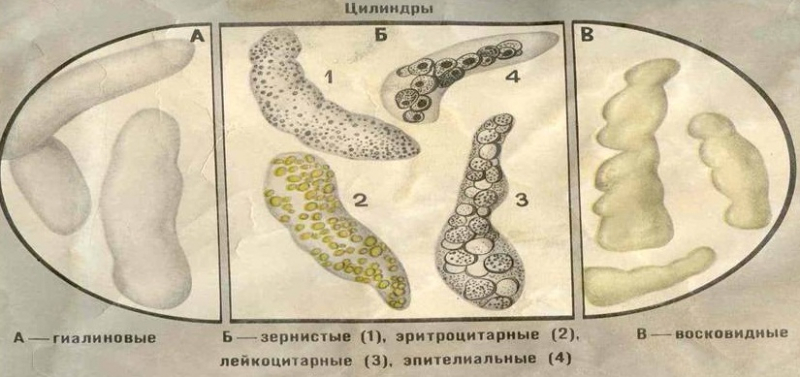
Для урологических заболеваний она не характерна. Обычно цилиндры в моче обнаруживаются при системных патологиях почек (гломерулонефрит, нефроз) или при нефротоксикозе, например, в результате длительного приема нефротоксических антибиотиков. Иногда могут проявляться ложные цилиндры (из солей мочевой кислоты, бактерий или миоглобина). Большого диагностического значения в урологической практике цилиндрурия не имеет.
Микробиологическое исследование мочи
Итоговым этапом обследования урины является определение в жидкости билирубина, гемоглобина, глюкозы и уробилиногена.
По итогам микробиологического изучения можно распознать:
- бактериальное или грибковое заражение;
- туберкулез (отрицательный микробиологический анализ при сохранении гноя в моче);
- уроинфекцию;
- микроплазмы урогенитального канала.