Читайте также
Большое влияние на женский организм оказывает гормональный фон, поэтому наличие его дисбаланса ведет к патологическим состояниям. Проявление отклонений от нормы может наблюдаться в разные периоды жизни пациентки, например, в начале регул, во время вынашивания ребенка или с наступлением климакса. Гестагены — это одни из важнейших гормонов, которые необходимы для осуществления зачатия и полноценного течения всего периода беременности.
Какова роль гестагенов в организме
Гестагены относятся к стероидам и вырабатываются в основном желтым телом и яичниками. В меньшей степени они продуцируются плацентой и корой надпочечников.
Основной гестаген — прогестерон (другое его название «гормон беременности «), так как за счет его влияния происходит подготовка матки к имплантации яйцеклетки после оплодотворения. В женском организме данные гормоны обеспечивают:
- Создание условий в организме женщины, необходимых для зачатия и дальнейшего правильного прохождения беременности.
- Подготовку к родам и будущему материнству. Этот пункт включает усиленное развитие мышц родовых путей, подготовку к лактации, стабилизацию метаболизма.
- Воздействие на эндометрий матки на клеточном уровне, что обеспечивает защиту от развития каких-либо новообразований или гиперплазии.
- Поддержание комфортных условий для начала формирования плода.
- Влияние на слизистую оболочку матки для создания «слизистой пробки».
- Во время формирования организма женщины стимулирует и контролирует нормальное развитие грудных желез, а в подростковом периоде — вторичных половых признаков.
Нормальные показатели гестагенов и их изменения
При определении уровня концентрации так называемых половых гормонов в крови учитывают их колебания в разные периоды:
- Фолликулярная фаза, связанная с началом месячных, характеризуется уровнем гестагенов от 0,32 до 2,23 нмоль/л.
- Во время овуляторного цикла уровень колеблется от 0,48 до 9,41 нмоль/л.
- А в лютеиновую фазу показатели находятся в пределах 6,99–56,63 нмоль/л.
Уровень этих гормонов меняется в зависимости от периода жизни женщины, например, во время беременности или климакса.
При вынашивании плода изменения зависят от того, в каком триместре происходят измерения показателей:
- 1 триместр — границы нормы составляют 8,9–468,4 нмоль/л.
- 2 триместр — 71,5–303,1 нмоль/л.
- 3 триместр — 88,7–771,5 нмоль/л.
А в случае с климаксом показатели снижаются и не превышают 0,64 нмоль/л.
Патологические колебания концентрации гестагенов женского организма могут наблюдаться в разных ситуациях:
| Повышение концентрации выше нормы | Снижение концентрации ниже нормы |
| Кровотечения, не вызванные менструацией | Хроническое воспаление органов репродуктивной системы |
| Нарушение развития плаценты | Переношенная беременность |
| Нарушение функциональной активности почек | Кровотечения из матки, не связанные с менструацией |
| Использование некоторых медикаментов | Самопроизвольный аборт |
| Развитие кисты желтого тела | Применение некоторых лекарственных препаратов |
| Нарушение синтеза гормонов в надпочечниках | Недостаточная функциональность плаценты или желтого тела |
| Патологии менструального цикла | Задержка развития плода |
Гестагенные лекарственные средства
Гестагенные препараты могут быть натуральными или синтетическими. Последние делятся на:
- Производные 19-нортестостерона.
- Производные 17-гидроксипрогестерона.
- Гибридные средства.
Названия препаратов разных категорий зависят исключительно от фармацевтической выпускающей фирмы.
Примером натуральных гестагенов является прогестерон. Наиболее популярные препараты — Утрожестан и Прогестерон. Синтетические производные 19-нортестостерона могут быть производными эстрана (Трисеквенс) или гонана (Овестин и Постинор). Лекарства, относящиеся к производным 17-гидроксипрогестерона, включают Дюфастон или Дивисек. В число гибридных медикаментов входят Жанин и Ярина.
Утрожестан
Его выпускают в капсулах. Для перорального применения назначают при бесплодии, предменструальном напряжении, нарушениях менструально-овариального цикла, мастопатии, пременопаузе и в качестве заместительной терапии при менопаузе в сочетании с лекарственными средствами, в основу которых входит гормон эстроген.

Прогестерон
Выпускается в виде масляного раствора. Показаниями к его применению являются:
- отсутствие или нарушение менструации;
- менопауза;
- бесплодие или невынашивание беременности;
- эндометриоз;
- рак матки или молочной железы;
- беременность после экстракорпорального оплодотворения;
- гирсутизм.
Трисеквенс
Таблетированный препарат, который назначают в качестве заместительной терапии при недостатке эстрогена или с профилактической целью при высоком риске переломов и развития остеопороза у женщин в период постменопаузы.
Классификация гестагенных средств по Schindler A.E., 1999; Goeretzleher G., 2001 с изм.
Производные прогестерона (группа прегнана)
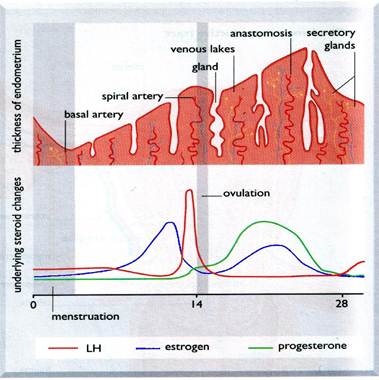
Биосинтез и регуляция секреции прогестерона. Основным стимулятором синтеза и секреции прогестерона является ЛГ гипофиза. В первую половину менструального цикла, когда уровень ЛГ невысок, практически весь образующийся прогестерон подвергается конверсии в андрогены и далее в эстрадиол. Сигналом к началу активного синтеза прогестерона служит выброс ЛГ во время овуляции. Высокие концентрации ЛГ вызывают инактивацию ароматазы и 17-гидроксистероид дегидрогеназы клеток бывшего фолликула и поэтому в желтом теле (которое образовалось на месте фолликула после овуляции) синтез стероидов прекращается на этапе образования прогестерона из прегненолона.
Если беременность не наступает, то после угасания желтого тела уровень прогестерона падает и это совпадает с началом менструации. В случае беременности функцию синтеза прогестерона берет на себя плацента.
Прогестерон, который секретируется в кровь, активирует рецепторы гипофиза и по механизму отрицательной обратной связи подавляет синтез и секрецию ЛГ.
В организме мужчины основным источником прогестерона являются яички и надпочечники.
Механизм действия: Прогестерон проникает через мембрану клеток-мишеней и активирует прогестероновые рецепторы (PR), которые расположены в цитоплазме. После активации прогестероновые рецепторы объединяются в пары Pgs-PR/PR-Pgs, и получившийся комплекс поступает в ядро клетки, где связывается с рецепторной последовательностью нуклеотидов ДНК.
Выделяют 2 группы прогестиновых рецепторов: PR-A и PR-B.
Основная роль PR-A рецепторов заключается в торможении транскрипции генов синтеза рецепторов для других стероидных гормонов: глюкокортикоидов, минералокортикоидов, андрогенов и эстрогенов. Активация этого типа рецепторов приводит к уменьшению в тканях содержания рецепторов для этих гормонов.
PR-B рецепторы после активации и связывания с ДНК присоединяют белки коактиваторы SRC-1, NcoA-1 и NcoA-2, которые подобно коактиваторам эстрогеновых рецепторов ацетилируют гистоновые белки и вызывают раскручивание ДНК с нуклеосом, подготавливаяя ее к транскрипции генов.
Физиологические и фармакологические эффекты прогестерона.
А. Влияние на органы репродуктивной системы и молочные железы.
Выделяющийся в лютеиновую фазу менструального цикла прогестерон тормозит пролиферацию эндометрия в ответ на эстрогены (уменьшается количество эстрогеновых рецепторов) и вызывает его секреторную трансформацию. Секреторная трансформация заключается в увеличении числа желез и слизистых клеток в эндометрии, накоплении гликогена в эпителиальных клетках. В итоге, эндометрий подготавливается к имплантации оплодотворенной яйцеклетки.
Прогестерон понижает чувствительность миометрия к окситоцину и простагландинам, обеспечивая покой матки, необходимый для вынашивания беременности.
Прогестерон изменяет секрецию шеечной слизи в матке, делает эту слизь более вязкой и богатой гликогеном. Это приводит к снижению способности сперматозоидов проникать через шейку матки в ее полость и вероятность оплодотворения яйцеклетки понижается.
Прогестерон стимулирует деление и дифференцировку клеток молочных желез, способствует развитию альвеол и долек железы, росту сосудов. Т.о. прогестерон подготавливает железу к лактации.
Прогестерон активирует рецепторы гипофиза и гипоталамуса и по механизму отрицательной обратной связи подавляет ритмическую секрецию гонадолиберина и гонадотропных гормонов. В итоге, нарушается созревание новой яйцеклетки и ее овуляция до завершения очередного менструального цикла или беременности.
Прогестерон повышает температуру тела на 0,6-1,0С. Полагают, что это связано с его влиянием на центр терморегуляции в гипоталамусе.
Прогестерон активирует дыхательный центр и повышает его чувствительность к уровню СО 2 . В итоге, возрастает вентиляция и парциальное давление СО 2 в артериальной и венозной крови снижается.
Прогестерон оказывает на ЦНС гипногенное и общеуспокаивающее воздействие. Он несколько понижает настроение и может вызвать депрессию.
С. Метаболические эффекты прогестерона. Эта группа эффектов представлена в таблице 2.
Таблица 2. Метаболические эффекты прогестерона.
Повышение активности липопротеинлипазы и депонирование жира.
Увеличение уровня триглицеридов в крови.
Усиление базальной секреции инсулина и депонирования глюкозы в печени.
Конкурирует с альдостероном за минералокортикоидные рецепторы и, блокируя их, снижает реасорбцию Na + , увеличивает выведение воды и Na + , снижает выведение К + .
Посредством активации PR-A прогестиновых рецепторов тормозит синтез рецепторов для эстрогенов и андрогенов. Уменьшение числа этих рецепторов обеспечивает слабое антиэстрогенное и антиандрогенное действие прогестерона.
Фармакокинетика. Прогестерон хорошо всасывается при любом пути введения. Однако, при пероральном введении он практически полностью метаболизируется при первом прохождении через печень, поэтому практически не оказывает своего действия. Поэтому прогестерон применяют только парентерально (как правило, внутримышечно).
В крови прогестерон на 70-90% связан с белками крови, но, несмотря на это, чрезвычайно быстро подвергается элиминации (период полуэлиминации всего 5 минут). В процессе метаболизма образуется неактивный прегнандиол и несколько 20-гидроксипроизводных прогестерона, которые обладают приблизительно 1/5 исходной биологической активности прогестерона. Экскреция прогестерона осуществляется главным образом почками.
Показания для применения чистого прогестерона и прогестинов:
Дисфункциональные маточные кровотечения, связанные с недостаточностью лютеиновой фазы. Проявляются периодически возникающими нерегулярными кровотечениями в связи со сниженной выработкой прогестерона во вторую фазу цикла. Прогестерон применяют внутримышечно по 5-15 мг/сут или интравагинально по 200-300 мг/сут начиная с 17 дня цикла в течение 10 дней.
Привычный выкидыш (невынашивание беременности). Прогестерон применяют по 10-25 мг внутримышечно или 100-200 мг интравагинально 2 раза в день до 12 недели беременности.
Предменструальный синдром (нейро-вегето-эндокринные нарушения, которые возникают у женщины в дни, предшествующие менструации) и дисменорея (нерегулярные менструации). Прогестерон применяют по 5-10 мг/сут внутримышечно в течение 6-8 дней. Введение начинают за 6 дней до предполагаемой менструации.
Диффузная мастопатия и мастодиния – используют только местно в виде геля, который наносят на кожу молочной железы 2 раза в день.
Acne, себорея, гирсутизм – данная группа эффектов связана с андрогенными свойствами самого прогестерона.
Изменения либидо, кровотечения «прорыва» – обильные ациклические кровотечения возникающие чаще после отмены препарата.
Артериальная гипертензия и прогрессирование атеросклероза.
Редко возможно появление тошноты и рвоты.
ФВ: раствор масляный 1 и 2,5% в ампулах по 1 мл; гель 1%-80,0; капсулы вагинальные по 0,1.
О ксипрогестерона капронат (Hydroxyprogesterone caproate , Primolut — Depot , 17- OPC ). Представляет собой 17-конъюгированный эфир прогестерона. За счет конъюгации элиминация прогестерона протекает крайне медленно и его эффект после однократного введения сохраняется от 8 до 14 дней. Однако при этом и развитие эффекта начинается также достаточно поздно, поэтому 17-ОПК не подходит для проведения лечения при состояниях, которые требуют быстрого проявления гестагенного эффекта (дисфункциональные маточные кровотечения, предменструальный синдром).
ксипрогестерона капронат (Hydroxyprogesterone caproate , Primolut — Depot , 17- OPC ). Представляет собой 17-конъюгированный эфир прогестерона. За счет конъюгации элиминация прогестерона протекает крайне медленно и его эффект после однократного введения сохраняется от 8 до 14 дней. Однако при этом и развитие эффекта начинается также достаточно поздно, поэтому 17-ОПК не подходит для проведения лечения при состояниях, которые требуют быстрого проявления гестагенного эффекта (дисфункциональные маточные кровотечения, предменструальный синдром).
В целом по биологическим свойствам оксипрогестерон идентичен прогестерону.
Применение и режим дозирования: Применяют, главным образом, для лечения невынашивания беременности по 125-250 мг 1 раз в неделю до 12 недели беременности включительно.
ФВ: раствор масляный 12,5 и 25% в ампулах по 1 мл.
Ц ипротерона ацетат (Cyproterone acetas, Androcur). Относится к производным 17-гидроксипрогестерона, но обладает рядом отличительных особенностей:
ипротерона ацетат (Cyproterone acetas, Androcur). Относится к производным 17-гидроксипрогестерона, но обладает рядом отличительных особенностей:
Ципротерон оказывает гестагенный эффект в сочетании с выраженным антиэстрогенным и антиандрогенным эффектом. Полагают, что антиэстрогенное действие ципротерона связано с его способностью угнетать синтез эстрогеновых рецепторов в тканях мишенях (за счет активации PR-A типа гестагеновых рецепторов). Антиандрогенный эффект ципротерона объясняют следующими двумя механизмами: с одной стороны, ципротерон, активируя PR-A рецепторы, тормозит синтез андрогеновых рецепторов в тканях-мишенях; с другой стороны, ципротерон конкурирует с андрогенами за связывание с рецепторами и, оккупируя их, не позволяет андрогенам активировать рецептор.
Ципротерон активирует гестагеновые рецепторы гипоталамуса и гипофиза, подавляя по механизму отрицательной обратной связи выделение гонадолиберина, ФСГ и ЛГ. В итоге, снижается синтез собственных половых гормонов в организме.
Ципротерон оказывает более выраженное влияние на липидный обмен, чем другие производные прегнана. Он снижает уровень холестерина в антиатерогенных фракциях ЛПВП и увеличивает уровни холестерина ЛПНП и триглицеридов.
Для снижения полового влечения у мужчин с социально неприемлемыми формами поведения. Поскольку ципротерон оказывает антиандрогенный эффект, он значительно ослабляет либидо у мужчин. Используют депо-препараты (масляные растворы) по 300-600 мг каждые 10-14 дней внутримышечно.
Для лечения рака предстательной железы. Клетки опухоли при этом раке несут много андрогеновых рецепторов и мужские половые гормоны выступают для нее в роли ростовых факторов, вызывая быстрый рост и диссеминацию опухоли. Ципротерон блокирует андрогеновые рецепторы и рост опухоли замедляется. Назначают внутрь по 200-300 мг/сут в 1-3 приема или внутримышечно по 300 мг каждые 7-14 дней.
Для лечения явлений андрогенизации у женщин (избыток андрогенов в организме женщины проявляется появлением acne, себореи, гирсутизма, мутацией голоса и т.п.). Принимают внутрь по 10-100 мг/сут с 1 по 10 дни менструального цикла.
Ципротерон в качестве гестагенного компонента входит в состав комбинированных оральных контрацептивов.
ФВ: таблетки по 10 и 50 мг; раствор в масле 10% ампулы по 3 мл.
Производные 19-нортестостерона эстранового ряда.
Н орэтистерон (Norethisterone, Norkolut, Primolut-Nor). Производное 19-нортестостерона эстранового ряда, занимает по своим свойствам промежуточное положение между прогестинами и андрогенами, сочетая свойства как тех, так и других.
орэтистерон (Norethisterone, Norkolut, Primolut-Nor). Производное 19-нортестостерона эстранового ряда, занимает по своим свойствам промежуточное положение между прогестинами и андрогенами, сочетая свойства как тех, так и других.
Оказывает высочайший гестагенный эффект. Кроме того, активирует эстрогеновые и андрогеновые рецепторы. Андрогенный эффект норэтистерона приводит к повышению либидо у женщин, снижает астенизацию, но в то же время усиливает негативное влияние лекарства на метаболизм липидов и углеводов.
Даже в минимальных дозах норэтистерон активирует прогестиновые рецепторы гипоталамуса и гипофиза и, по механизму отрицательной связи, тормозит выработку гонадолиберинов и гонадотропинов в циклическом режиме. В итоге, нарушается синтез собственных половых гормонов и подавляется овуляция (для которой необходима именно циклическая секреция гонадотропинов).
Поскольку на фоне введения норэтистерона подавляется продукция собственных эстрогенов и гестагенов, пролиферативные процессы в эндометрии прекращаются и происходит его инволюция. Сам норэтистерон не способен вызвать секреторную трансформацию эндометрия, поскольку доза норэтистерона, которая подавляет синтез гормонов и овуляцию, в 100 раз меньше дозы, необходимой для трансформации эндометрия.
Оказывает резко выраженное влияние на метаболизм липидов: снижает уровни холестерина ЛПВП и увеличивает количество холестерина ЛПНП и триглицеридов.
Особенности фармакокинетики. Норэтистерон, как и все другие 19-нортестостероновые производные, имеет высокую биодоступность, поскольку подвергается эффекту первого прохождения через печень лишь в незначительной мере. Норэтистерон имеет короткий период полуэлиминации (t ½ =3-10 ч), экскретируется на 70% почками и на 30% кишечником. Связанная фракция норэтистерона составляет 96,3% (из них 35,5% связано с секс-глобулином). Биологически активная свободная фракция составляет всего 3,7%.
Показания и режимы дозирования:
Предменструальный синдром: назначают внутрь по 5 мг с 16-го дня цикла в течение 10 дней (в тяжелых случаях с 6-го дня цикла в течение 20 дней).
Лечение дисфункциональных маточных кровотечений: внутрь по 5-10 мг на протяжении 6-12 сут.
Лечение эндометриоза (состояния, при котором происходит неконтролируемое разрастание эндометриоидной ткани в матке и других органах): внутрь по 5-10 мг/сут с 5 по 25 дни цикла в течение 6 месяцев.
С целью предупреждения беременности норэтистерон включают в состав гормональных контрацептивов.
Производные 19-нортестостерона гонанового ряда.
Левоноргестрел (Levonorgestrel, Microlut). В целом по своим совйствам напоминает норэтистерон, отличаясь от последнего лишь по нескольким параметрам:

Применяется левоноргестрел в основном для контрацепции и более подробно его препараты и схемы дозирования будут обсуждены ниже.
Д иеногест (Dienogest ). Относится к атипичным (гибридным) производным гонана, поскольку сочетает в себе свойства одновременно производных гонанового и прегнанового рядов:
иеногест (Dienogest ). Относится к атипичным (гибридным) производным гонана, поскольку сочетает в себе свойства одновременно производных гонанового и прегнанового рядов:
Подобно производным гонановго ряда диеногест оказывает мощнейшее гестагенное действие.
Подобно производным прегнанового ряда он оказывает антиандрогенный эффект, который, однако, имеет ряд принципиальных отличий:
Диеногест активирует рецепторы гипоталамуса и гипофиза и, по механизму отрицательной связи, тормозит выделение гонадолиберина и гонадотропинов. Снижение уровня ФСГ и ЛГ уменьшает синтез андрогенов в яичниках и надпочечниках.
Диеногест увеличивает синтез секс-глобулина, но при этом сам с ним не связывается (91% диеногеста связан с альбумином и 9% свободны). Свободный секс-глобулин связывает циркулирующие в крови андрогены, уменьшая долю свободной, биологически активной их фракции.
Диеногест блокирует фермент 5-редуктазу, который обеспечивает конвертацию малоактивных андрогенов в высокоактивные.
Диеногест активирует PR-А прогестиновые рецепторы и это вызывает торможение синтеза андрогеновых рецепторов в тканях мишенях.
Диеногест связывается со свободными андрогеновыми рецепторами и не позволяет андрогенам активировать их.
Диеногест не оказывает никакого влияния на эстрогеновые рецепторы в отличие от прогестинов прегнанового и гонанового ряда.
Диеногест не влияет на метаболизм липидов и не изменяет соотношение атерогенных и антиатерогенных фракций.
Диеногест оказывает благотворное влияние на ЦНС: улучшает сон, память, устраняет депрессию.
В отличие от всех остальных гестагенов диеногест метаболизируется без участия цитохромов Р 450 . Поэтому применение на его фоне других лекарств (которые изменяют активность цитохромов) не влияет на реализацию эффекта диеногеста.
Показания для применения и режимы дозирования:
Лечение эндометриоза: внутрь по 1 мг 2 раза в день в течение 60 дней.
В составе средств для заместительной гормональной терапии у женщин в постменопаузе, контрацептивных препаратов.
Таблица 3. Сравнительная характеристика прогестинов.
Примечание: « + » – стимулирующий эффект, « — »– блокирующий эффект, « » – отсутствие эффекта, « » – повышение уровня, « » – снижение уровня
Они вырабатываются в наибольшем количестве желтым телом яичников , частично корой надпочечников . Главная функция заключается в регуляции половых циклов женщины:
- оказывают влияние на работу клеток эндометрия, предотвращают образование гиперплазии, железистых кист.
- отвечают за развитие вторичных половых признаков в подростковом возрасте, в том числе за созревание молочных желез.
- обеспечивают условия для зачатия ребенка.
- во время беременности способствуют нормальному росту зародыша: развивают мышечный слой матки, подготавливают молочные железы для предстоящей лактации, стимулируют обмен веществ.
Прогестациональные стероиды классифицируются на множество типов. Основным представителем является прогестерон и его производные (дидрогестерон, ципротерон ацетат, медроксипрогестерон ацетат). У женщин в фолликулярную фазу концентрация данного гормона колеблется в пределах 0,32—2,23 нмоль/л, во время овуляции — 0,48—9,41 нмоль/л. У мужчин в норме содержится 0,32—2,23 нмоль/л. Во время беременности максимальное количество прогестерона продуцируется в первом триместре (до 468,40 нмоль/л).
Дефицит гестагенов обычно отражается на менструальной функции: отмечаются частые задержки месячных, усиливается выраженность предменструального синдрома. Гормональные нарушения могут спровоцировать такие гинекологические заболевания, как поликистоз яичников , эндометриоз, миома матки. Помимо этого, они вызывают развитие фиброзно-кистозной мастопатии, недостаточная выработка прогестинов сказывается на репродуктивной способности, нередко служит причиной бесплодия.
Терапевтическое применение
В качестве лекарственного препарата данные гормоны применяют при патологиях, связанных с недостаточностью желтого тела, при маточных кровотечениях. В период менопаузы натуральный прогестерон, андрогенный и гестагенный прогестины назначаются для профилактики онкологии, ожирения, ослабления климактерических признаков. Заместительная гормональная терапия включает в себя прием гестагенов в сочетании с эстрогенами . Поскольку прогестины обладают антиандрогенным действием, они могут негативно повлиять на клетки печени. Для минимизации осложнений используется трансдермальное введение.
Вещества с гестагенной активностью входят в состав оральных контрацептивных препаратов. Они не только препятствуют овуляции, но и регулируют менструальный цикл, ослабляют болевой синдром во время месячных. КОК, содержащие только гестаген, рекомендованы женщинам с сахарным диабетом, повышенным артериальным давлением, некоторыми заболеваниями сердца. К монофазным средствам относятся Чарозетта, Норколут, Микролют и пр. По сравнению с комбинированными контрацептивами они обладают меньшей степенью надежности.
Большое влияние на женский организм оказывает гормональный фон, поэтому наличие его дисбаланса ведет к патологическим состояниям. Проявление отклонений от нормы может наблюдаться в разные периоды жизни пациентки, например, в начале регул, во время вынашивания ребенка или с наступлением климакса. Гестагены — это одни из важнейших гормонов, которые необходимы для осуществления зачатия и полноценного течения всего периода беременности.
Какова роль гестагенов в организме
Гестагены относятся к стероидам и вырабатываются в основном желтым телом и яичниками. В меньшей степени они продуцируются плацентой и корой надпочечников.
Основной гестаген — прогестерон (другое его название «гормон беременности «), так как за счет его влияния происходит подготовка матки к имплантации яйцеклетки после оплодотворения. В женском организме данные гормоны обеспечивают:
- Создание условий в организме женщины, необходимых для зачатия и дальнейшего правильного прохождения беременности.
- Подготовку к родам и будущему материнству. Этот пункт включает усиленное развитие мышц родовых путей, подготовку к лактации, стабилизацию метаболизма.
- Воздействие на эндометрий матки на клеточном уровне, что обеспечивает защиту от развития каких-либо новообразований или гиперплазии.
- Поддержание комфортных условий для начала формирования плода.
- Влияние на слизистую оболочку матки для создания «слизистой пробки».
- Во время формирования организма женщины стимулирует и контролирует нормальное развитие грудных желез, а в подростковом периоде — вторичных половых признаков.
Нормальные показатели гестагенов и их изменения
При определении уровня концентрации так называемых половых гормонов в крови учитывают их колебания в разные периоды:
- Фолликулярная фаза, связанная с началом месячных, характеризуется уровнем гестагенов от 0,32 до 2,23 нмоль/л.
- Во время овуляторного цикла уровень колеблется от 0,48 до 9,41 нмоль/л.
- А в лютеиновую фазу показатели находятся в пределах 6,99–56,63 нмоль/л.
Уровень этих гормонов меняется в зависимости от периода жизни женщины, например, во время беременности или климакса.
При вынашивании плода изменения зависят от того, в каком триместре происходят измерения показателей:
- 1 триместр — границы нормы составляют 8,9–468,4 нмоль/л.
- 2 триместр — 71,5–303,1 нмоль/л.
- 3 триместр — 88,7–771,5 нмоль/л.
А в случае с климаксом показатели снижаются и не превышают 0,64 нмоль/л.
Патологические колебания концентрации гестагенов женского организма могут наблюдаться в разных ситуациях:
| Повышение концентрации выше нормы | Снижение концентрации ниже нормы |
| Кровотечения, не вызванные менструацией | Хроническое воспаление органов репродуктивной системы |
| Нарушение развития плаценты | Переношенная беременность |
| Нарушение функциональной активности почек | Кровотечения из матки, не связанные с менструацией |
| Использование некоторых медикаментов | Самопроизвольный аборт |
| Развитие кисты желтого тела | Применение некоторых лекарственных препаратов |
| Нарушение синтеза гормонов в надпочечниках | Недостаточная функциональность плаценты или желтого тела |
| Патологии менструального цикла | Задержка развития плода |
Гестагенные лекарственные средства
Гестагенные препараты могут быть натуральными или синтетическими. Последние делятся на:
- Производные 19-нортестостерона.
- Производные 17-гидроксипрогестерона.
- Гибридные средства.
Названия препаратов разных категорий зависят исключительно от фармацевтической выпускающей фирмы.
Примером натуральных гестагенов является прогестерон. Наиболее популярные препараты — Утрожестан и Прогестерон. Синтетические производные 19-нортестостерона могут быть производными эстрана (Трисеквенс) или гонана (Овестин и Постинор). Лекарства, относящиеся к производным 17-гидроксипрогестерона, включают Дюфастон или Дивисек. В число гибридных медикаментов входят Жанин и Ярина.
Утрожестан
Его выпускают в капсулах. Для перорального применения назначают при бесплодии, предменструальном напряжении, нарушениях менструально-овариального цикла, мастопатии, пременопаузе и в качестве заместительной терапии при менопаузе в сочетании с лекарственными средствами, в основу которых входит гормон эстроген.

Прогестерон
Выпускается в виде масляного раствора. Показаниями к его применению являются:
- отсутствие или нарушение менструации;
- менопауза;
- бесплодие или невынашивание беременности;
- эндометриоз;
- рак матки или молочной железы;
- беременность после экстракорпорального оплодотворения;
- гирсутизм.
Трисеквенс
Таблетированный препарат, который назначают в качестве заместительной терапии при недостатке эстрогена или с профилактической целью при высоком риске переломов и развития остеопороза у женщин в период постменопаузы.
«Felix qui potuit rerum cognoscere causas»
(«Счастлив тот, кто может понимать причины вещей», лат.).
Вопросы планирования семьи и регуляции деторождения весьма актуальны во всех странах мира. По определению ВОЗ, « планирование семьи — это обеспечение контроля репродуктивной функции для рождения только желанных детей». Эксперты ВОЗ считают, что планирование семьи преследует следующие основные цели: исключение нежелательных деторождении, регулирование интервалов между беременностями и времени появления детей в зависимости от возраста родителей и других факторов, определение оптимального числа детей в семье (8).
К сожалению, сегодня многие женщины в качестве «метода регуляции» рождаемости избирают аборт: ежегодно в мире около 50 млн. пациенток прерывают нежеланную беременность. В Украине на тысячу женщин фертильного возраста, в среднем, приходится 24 — 25 абортов. Однако эти статистические данные не полностью отображают действительность, поскольку многие коммерческие консультативно — поликлинические заведения, где в нашей стране законодательно разрешено проводить прерывание беременности при небольших сроках, являются неподотчетными и не предоставляют необходимую информацию для ее статистической обработки. Поэтому оценить точное количество сделанных операций практически невозможно (2).
Следует отметить, что искусственный аборт реально чреват осложнениями, возникающими как во время его проведения (перфорация матки и повреждение органов брюшной полости), так и в будущем (воспалительные заболевания, нарушения менструальной функции, бесплодие, самопроизвольные выкидыши, предлежание плаценты, преждевременные роды, кровотечения в родах и послеродовом периоде и др.).
Таким образом, аборт является полностью неприемлемым и антифизиологичным способом регуляции фертильности.
В настоящее время в Нидерландах, Германии, Франции Испании и Великобритании наиболее популярным методом предотвращения нежелательной беременности является гормональная контрацепция. Данный термин был предложен в 1912 г. Людвигом Хабербладтом, который экспериментально доказал, что экстракт желтого тела блокирует овуляцию. Это позволило выдвинуть предположение о возможности использования кстрактов из яичников в качестве гормональных контрацептивов.
В 1960 г. на американском рынке появился первый гормональный контрацептив — эновид. Он содержал достаточно высокие дозы гормонов (0,15 мг местранола и 15 мг норетинодрела) и имел большое количество побочных эффектов. С тех пор гормональная контрацепция получила широкое распространение во всём мире. По данным ВОЗ, в настоящее время свыше 100 млн. женщин принимают гормональные противозачаточные средства; в странах Европы и США их применяют от 40 до 60 % всех женщин детородного возраста.
Преимуществами противозачаточных таблеток являетсянадежное предотвращение нежелательной беременности, безопасность для большинства женщин, отсутствие отрицательного влияния на гармонию полового акта, полная обратимость, удобство применения, достаточная изученность.
Наряду с комбинированными оральными контрацептивами (КОК), содержащими эстрогены (чаще всего, этинилэстрадиол) и гестагены различной химической структуры, всё более широкое применение находит «чисто прогестиновая» контрацепция.
Прогестины подразделяются на 2 типа — синтетические и натуральные; к натуральным относится прогестерон. Способность его в больших дозах блокировать овуляцию и предотвращать беременность известна уже давно: в 1944 г. Бикенбах и Павлович индуцировали в эксперименте ановуляторные циклы у людей парентеральным введением прогестерона. Результаты этих экспериментальных исследований были использованы в клинической практике после того, как в 1955 г. Пинкусом было показано, что наступление беременности можно предотвратить ежедневным введением здоровым женщинам прогестерона в дозе 300 мг. Однако этот вид контрацепции в то время не получил распространения в связи с необходимостью назначения больших доз, а также из-за высокой скорости метаболизма и клиренса препарата. В последующем усилия ученых были направлены на синтез гестагенов, обладающих способностью более медленно, по сравнению с естественными стероидами, подвергаться метаболическим превращениям и превосходить последние по биологическому действию, что дало бы возможность назначать их перорально, в небольших дозах, и с хорошим эффектом.
В 1956 г. Ро, Пинкус, Гарсия изобрели синтетический гестаген норэтинодрел и доказали, что он подавляет овуляцию. Синтез таких веществ позволил внедрить в клиническую практику гормональные препараты, содержащие только гестаген.
Синтетические гестагены, обладающие действием, сходным с прогестероном, были названы прогестагенами или прогестинами. Они подразделяются на производные прогестерона и производные тестостерона. Их химическая структура близка к натуральному прогестерону, к ним относятся: дегидрогестерон, хлормадинон ацетат, мегестрол ацетат, медроксипрогестерон ацетат, ципротерон ацетат и др.
Производные тестостерона используются наиболее часто. Они подразделяются на 2 группы: производные норэтистерона и производные левоноргестрела. Норэтинодрон (норэтистерон) и левоноргестрел метаболизируются так же, как и натуральные стероиды. Это включает редукцию (распад на метаболиты), гидрооксилирование, конъюгирование с сульфатами и глюкуронидами, которые экскретируются с мочой и калом.
К норэтистероновой группе относятся норэтистерон (норэтинодрон), норэтинодрел, этинодиол диацетат, линестренол. Все они в организме метаболизируются до норэтистерона и только тогда становятся биологически активными.
Левоноргестрел — синтетическое соединение, он структурно родственен норэтистерону, однако прочно и избирательно связывается с рецепторами прогестерона и проявляет биологическую активность без каких бы то ни было предварительных превращений. Это наиболее сильнодействующее вещество из всех 19-норстероидов с более длительным периодом полураспада, отсутствием влияния на обмен веществ в печени, что делает его практически 100 % биологически доступным (как известно, биодоступность — это часть принятой внутрь дозы, которая достигла системного кровотока). К производным левоноргестрела относятся дезогестрел, норгестимат, гестоден, диеногест.
На активность прогестинов также влияет их связывание с альбуминами и глобулинами; поступая в кровь, они связываются с рецепторами к прогестерону, тестостерону, эстрогену, минералокортикоидам и т.д. и, тем самым, оказывают свое биологическое действие.
Все они, в основном, обладают гестагенным действием разной выраженности, могут оказывать некоторый эстрогенный, анаболический, андрогенный и антиандрогенный эффекты: чем больше доза, тем более выражено действие. Производные прогестерона обладают гестагенным действием и не оказывают ни эстрогенного, ни андрогенного влияния на организм. Производные тестостерона, относящиеся к норэтинодроновой группе, обладают гестагенным действием, незначительным эстрогенным и не оказывают андрогенного эффекта.
Левоноргестрел не имеет эстрогенного эффекта, но обладает незначительным андрогенным действием. Однако дозы, применяющиеся для контрацепции настолько малы, что вирилизирующего эффекта не отмечено.
Выраженность гестагенного эффекта прогестинов обусловлена различным их сродством к рецепторам прогестерона. Рецепторы к прогестерону имеются во многих тканях организма женщины, в частности, в головном мозге, костной системе, сосудистой стенке, в матке, в клетках цервикального канала, мочевого пузыря, в тканях молочной железы, стенках сосудов и т.д. И именно с этим связано как контрацептивное действие прогестинов, так и их возможное системное влияние на организм женщины.
Механизм действия прогестинов:
1. Повышают вязкость цервикальной слизи, уменьшают объем крипт, сгущают цервикальную слизь, снижают содержание сиаловой кислоты, снижают активность сперматозоидов, сужают цервикальный канал, препятствуя тем самым проникновению сперматозоидов и некоторых микроорганизмов в матку и трубы. Это объясняет как контрацептивный, так и лечебный их эффект при воспалительных заболеваниях органов малого таза.
2. Снижают сократительную активность маточных труб за счет снижения сократительной активности и порога возбудимости мышечной клетки.
3. Оказывают специфическое действие на эндометрий (вызывают подавление митотической активности эндометрия, вызывают раннюю секреторную его трансформацию, а при длительном использовании в условиях ановуляции — гипотрофию и атрофию эндометрия, что препятствует имплантации оплодотворенной яйцеклетки). Механизм действия на эндометрий обусловливает как контрацептивную эффективность, так и лечебную и зависит от дозы прогестина, его вида и сродства к рецепторам прогестерона. Наиболее выраженным сродством к рецепторам прогестерона обладает левоноргестрел, что объясняет его наиболее выраженный гестагенный эффект, в частности, на эндометрий.
4. Оказывают ингибирующее влияние на секрецию гонадотропных гормонов (особенно лютеинизирующего) гипофиза и, как следствие, предотвращают овуляцию. Противозачаточное действие в таком случае обусловлено подавлением овуляции, вследствие чего происходят изменения со стороны эндометрия, цервикальной слизи, что ведет к снижению фертильности. Микродозы гестагенов («мини — пили») также обеспечивают контрацепцию у большинства женщин без подавления овуляции благодаря их способности повышать вязкость цервикальной слизи и тормозить секреторные изменения эндометрия.
Эффективность мини-пили составляет от 3 до 10 беременностей на 100 женщин /лет, инъекционной контрацепции — 0,1 — 0,3, имплантационной — 0,4.
Помимо этого, прогестины обладают способностью влиять на нейрогормоны и нейропептиды, содержащиеся в мозге, путем связывания с рецепторами прогестерона в ЦНС.
Нормальное функционирование гипоталамической области и других отделов головного мозга характеризуется определенным соотношением дофамина, серотонина и ацетилхолина. Именно в гипоталамической области мозга сосредоточены центральные стероидочувствительные системы (рецепторы), участвующие в механизме обратной связи. Настроение, сексуальное поведение, питание, болевые ощущения и функции гипоталамо — гипофизарно — яичниковой системы регулируются 3-эндорфинами, вырабатываемыми гипоталамусом. Применение прогестерона, ципротерона ацетата, норэтистерона и норгестимата увеличивает уровень 3-эндорфинов.
Прогестерон и его метаболиты связываются с рецепторами ГАМК и оказывают психотропное действие на организм женщины, что нашло свое место в лечении некоторых форм депрессии, агрессии, мигрени, волнении (J. Huber, 1998). Прогестерон может проявлять гипнотический эффект, который используется для лечения предменструального синдрома и психологического стресса (N. MacLusky и соавт., 1980); при значительном увеличении концентрации иногда наблюдается сонливость (L. Dennersein и соавт., 1985).
В последнее время исследователей всего мира интересует вопрос о влиянии стероидов на ткань молочной железы. Мамарный цикл существенно отличается от эндометриального: хотя изменения в молочных железах имеются в течение цикла, однако пролиферативная и секреторная фазы не соответствуют эстрогенной и гестагенной активности, как в эндометрии. Наоборот, пик пролиферации тканей молочной железы наблюдается, когда пролиферативный эффект в эндометрии минимален и имеется максимальная концентрация эндогенного прогестерона (J. Pinotti MD и соавт. Steroids and breast cancer, 1996).
Эффект прогестинов в отношении возможности развития рака молочных желез до сих пор не ясен; in vivo в физиологических концентрациях они одновременно оказывают как ингибирующий, так и активизирующий эффекты на пролиферацию клеток молочной железы. Существующие отдельные высказывания о повышенном числе опухолевых заболеваний молочных желез при гормональной контрацепции, по мнению многих учёных, являются некорректными. Женщины, которые используют гормональную контрацепцию, чаще обращаются к врачу, в связи с чем выявляемость любой патологии у них гораздо выше.
Прогестины оказывают наиболее выраженное действие (пролиферативное) на молочные железы нерожавших женщин (J. Schenker MD и соавт., 1996). Весьма важным является влияние прогестинов на костную систему женщины: Они стимулируют специфические рецепторы остеобластов, блокируют рецепторы к глюкокортикоидам, снижают ингибирующий эффект глюкокортикоидов на остеосинтез, оказывают антирезорбтивное действие.
Как и все стероиды, прогестины влияют на метаболические процессы, однако это влияние минимально. В частности, прогестины в больших дозах могут оказывать влияние на углеводный обмен, повышая резистентность тканей к инсулину и увеличивая уровень глюкозы в крови. Мини-дозы не оказывают влияния на метаболизм углеводов у здоровых женщин.
Гестагенный метод контрацепции, как и любой другой, имеет свои преимущества и недостатки.
Преимущества:
— Отсутствие эстроген — зависимых побочных реакций.
— Лучшая переносимость.
— Возможность применения во время лактации.
Они могут быть использованы в период грудного вскармливания, т. к. не влияют на количество и качество материнского молока и продолжительность лактации. Имеются данные, что препараты, содержащие только гестаген, даже увеличивают количество материнского молока и удлиняют период лактации. Данный вид контрацепции может применяться уже через 6 нед. после родов.
— Меньшее, чем у комбинированных эстроген-гестагенных контрацептивов, системное влияние на организм.
— Прогестины оказывают незначительное влияние на углеводный, жировой и белковый обмен, не влияют на артериальное давление.
— Прогестины могут применяться у женщин с экстрагениталъной патологией: пороки сердца, сахарный диабет без сосудистых осложнений, варикозное расширение вен, гипертензия, мигрень и т. д.
Недостатки:
Наиболее частым побочным действием гестагенных контрацептивов является нарушение менструального цикла в виде межменструальных кровянистых выделений, укорочения менструального цикла, олигоменореи или мено — метроррагии. Возможно возникновение нескольких типов таких нарушений одновременно. По мере увеличения длительности применения гестагенных контрацептивов, организм адаптируется, частота межменструальных кровянистых выделений уменьшается и через 3 — 6 мес. они обычно прекращаются.
Случаи тяжелых маточных кровотечений, требующих терапевтического вмешательства, чрезвычайно редки (встречаются, приблизительно у 0,5 % женщин), необходимость проведения эстрогенной терапии или кюретажа полости матки возникает редко. При применении гестагенов также может развиваться аменорея.
При использовании гестагенных методов контрацепции в первые 6 мес. применения препаратов могут наблюдаться нерегулярные кровянистые выделения, а затем, в последующие 6 мес. и далее — редкие кровотечения или аменорея. Причем нарушения менструального цикла в виде мажущих межменструальных кровянистых выделений и ациклических кровотечений у женщин, использующих чисто прогестиновые таблетки, наблюдаются в 15 — 20 % случаев, использующих норплант — в 50 % случаев, использующих инъекционные контрацептивы — в 90 % случаев. Аменорея крайне редко наблюдается при контрацепции чисто прогестиновыми таблетками, при использовании норпланта она встречается в 7 % случаев, а при использовании инъекционных контрацептивов, содержащих только гестаген, — в 50 — 70 % случаев.
Некоторые женщины, принимающие контрацептивы, содержащие только гестаген, не могут привыкнуть к нарушениям менструального цикла, несмотря на разъяснения, даваемые им при консультировании, в связи с чем используются различные способы с целью уменьшения кровотечений. В случае отсутствия противопоказаний к эстрогенам, назначают комбинированные пероральные контрацептивы или эстроген в течение 1-3 нед., что, в большинстве случаев, временно уменьшает или вообще прекращает кровотечение. Однако не рекомендуется назначать комбинированные эстроген — гестагенные контрацептивы, дабы вызвать кровотечение в случае аменореи, возникшей в результате использования чисто прогестиновых контрацептивов. Применение комбинированных оральных контрацептивов с целью регуляции менструального цикла приносит успех при проведении 2 — 3 курсов.
Достаточно редко отмечаются повышение аппетита, изменение массы тела, снижение либидо, депрессия, тошнота, рвота, головные боли, нагрубание молочных желез, появление акне.
Большинство побочных реакций, включая и появление нерегулярных маточных кровотечений, не представляют никакой угрозы для здоровья женщины, хотя и могут причинять определённое беспокойство. Чем меньше доза гестагена, тем реже встречаются перечисленные реакции. С другой стороны, чем меньше доза гестагена, тем меньше эффективность данного метода контрацепции.
Гестагенные методы контрацепции, так же как и комбинированные эстроген — гестагенные контрацептивы, имеют свои противопоказания для использования.
Существует мнение, что абсолютные противопоказания для использования чисто прогестиновых и комбинированных гормональных контрацептивов одинаковы. Но гестагенные контрацептивы не влияют на АД, показатели свертываемости крови и, следовательно, не вызывают риска развития тромбоза, незначительно влияют на обмен липидов и работу печени. Поэтому противопоказания к применению только гестаген — содержащих контрацептивов следует рассматривать отдельно от противопоказаний к применению комбинированных оральных контрацептивов.
Противопоказания к использованию гестагенсодержащих контрацептивов:
Подтвержденная и предполагаемая беременность.
Современные данные доказывают, что низкая доза прогестина в инъекциях, имплантах, таблетках и прогестиновых ВМС не способствует увеличению риска врожденных пороков развития, самопроизвольного выкидыша или мертворождений. Хотя доза прогестина и мала, но на ранних сроках беременности женщина не должна принимать никаких лекарств без крайней необходимости.
Заболевания печени с нарушением ее функции.
Не существует доказательств, что гестагенные контрацептивы вызывают заболевания печени и желчевыводящих путей. Однако нарушение печеночных функций может затруднить метаболизм оральных контрацептивов, содержащих только гестаген, хотя вряд ли клинически ухудшит течение заболевания.
Поражения мозговых и коронарных артерий.
Это связано с тем, что препараты, содержащие только гестаген, могут (теоретически) оказывать влияние на липидный спектр крови и способствовать возникновению и прогрессированию атеросклероза, а значит, и возникновению инфарктов и инсультов.
Злокачественные опухоли репродуктивной системы (половых органов, молочной железы и т. д.).
Не существует доказательств того, что низкие дозы прогестина могут вызвать рак молочной железы. Тем не менее, рак молочной железы является гормонально — чувствительной опухолью. Пациенткам с плотными, не меняющимися на протяжении менструального цикла уплотнениями в молочной железе, необходимо предварительное обследование у маммолога или онколога. Для женщин, имеющих рак молочной железы в настоящем или прошлом, чисто прогестиновые контрацептивы применять не рекомендуется. Использование данного метода контрацепции у женщин с доброкачественными заболеваниями молочных желез или семейным анамнезом рака молочной железы не противопоказано.
Кровотечения из половых органов неясной этиологии.
Использование чисто прогестиновых контрацептивов не только не вызывает ухудшение заболеваний, симптомом которых являются кровянистые выделения из половых путей (угроза преждевременного прерывания маточной беременности, эктопическая беременность, цервицит, онкологические заболевания половых органов и др.), но может предотвратить их развитие. Однако чисто прогестиновые контрацептивы могут вызывать нарушения менструального цикла в виде межменструальных кровянистых выделений и ациклических кровотечений, что может привести к запоздалой диагностике заболеваний, имеющих такую же симптоматику. В связи с этим данный метод контрацепции при кровотечениях неясной этиологии использовать не рекомендуется.
Достаточно высокая частота функциональных кист яичника, обнаруженная при применении гестагенных контрацептивов, определяет их использование нежелательным в данной ситуации.
Таким образом, прогестины, соединяясь со стероидными рецепторами в различных органах и тканях, оказывают как положительное, так иногда и отрицательное влияние на организм женщины.
Особенности приема прогестиновых оральных контрацептивов (ПОК): не рекомендуется применение у молодых девушек с неустановившейся продолжительностью менструального цикла, хотя оно допустимо; прием обычно осуществляется непрерывно, а не циклами, поэтому менструальноподобные реакции могут принять нерегулярный характер. Если пропущен приём таблетки ПОК, временные рамки, обеспечивающие безопасность такого пропуска, более строгие, чем для КОК — 3 часа.
Приём ПОК следует начинать в 1-й день менструального цикла или в любой день менструального цикла, если есть уверенность, что пациентка не беременна.
После родов: спустя 6 месяцев, если женщина использует метод лактационной аменореи; спустя 3 недели, если она кормит грудью, но не использует метод лактационной аменореи; сразу или в течение 6 недель, если она не кормит грудью; после аборта (сразу же).
Если прием ПОК начинается после 1-го дня цикла, в первые 48 часов необходимо использовать дополнительную контрацепцию. Приём осуществляется по 1 таблетке ежедневно в одно и то же время суток, на следующий день после приема последней таблетки следует начать новую упаковку (без перерыва).
При возникновении рвоты в течение 3 часов после приема таблетки, необходимо принять новую таблетку и использовать дополнительную контрацепцию в последующие 48 часов
При опоздании с приемом таблетки более чем на 3 часа или пропуске приема одной или более таблеток, нужно принять таблетку сразу, как только это станет возможным. И в этом случае необходима дополнительная контрацепция в последующие 48 часов
Изменение характера менструальных кровотечений является обычным явлением, эти изменения носят обратимый характер и не представляют опасности для здоровья. К другим незначительным побочным эффектам относятся увеличение массы тела, головные боли и болезненность молочных желез. Данные симптомы не представляют опасности и постепенно исчезают. Некоторые лекарственные препараты (например, рифампицин и большинство противосудорожных препаратов) могут снизить эффективность ПОК, поэтому пациентке надо сообщить врачу, если она начинает прием любого нового лекарства
Когда следует начинать применение инъекционных прогестиновых контрацептивов (депо — провера и др.):
— с -го по 7-й день менструального цикла;
— после родов: спустя 6 месяцев, если женщина использует метод лактационной аменореи; спустя 3 недели, если она кормит грудью, но не использует метод лактационной аменореи; сразу или в течение 6 недель, если она не кормит грудью;
— после аборта (сразу или в течение первых 7 дней);
— в любой день менструального цикла, если есть уверенность, что пациентка не беременна.
Инъекцию следует делать каждые 3 месяца. Изменение характера кровотечений (нерегулярные кровянистые выделения, аменорея) является обычным явлением, носят обратимый характер и не представляют опасности для здоровья
К другим незначительным побочным явлениям относятся увеличение массы тела, головные боли и болезненность молочных желез. Эти симптомы не представляют опасности и постепенно исчезают
У женщин, использующих инъекционные прогестиновые контрацептивы, фертильность восстанавливается, в среднем, через 10 месяцев после последней инъекции; они, в целом не снижает фертильности женщины. К концу первого года использования примерно у 50 % женщин развивается аменорея. Отсутствие менструаций не является серьезной проблемой и, если нет симптомов беременности, никакого лечения не требуется.
Инъекционная и оральная прогестиновая контрацепция не защищает от заболеваний, передающихся половым путём, в т.ч. ВИЧ-инфекции. Если любой из партнеров подвержен риску заражения этими заболеваниями, необходимо использовать презервативы.
«Настораживающие» симптомы при использовании оральных и инъекционных ПОК :
— боли в нижней части живота (могут быть признаком внематочной беременности);
— обильное (в 2 раза больше обычного) или продолжительное (> 8 дней) кровотечение;
— инфекция или кровотечение в месте инъекции;
— мигрень (сосудистые головные боли), повторные сильные головные боли или нарушение зрения.
Пациентке необходимо срочно обратитесь к врачу, если возникло любое из перечисленных выше осложнений.
Считается, что можно беременеть при первом же полноценном менструальном цикле после окончания приема КОК или ПОК, однако, на наш взгляд, целесообразна негормональная контрацепция в течение 1-2 мес., дабы организм полностью «очистился» от остатков гормонов.
Прогестиновая контрацепция имеет свои преимущества и недостатки. Она оказывает меньшее системное влияние на организм, не обладает эстрогенными побочными реакциями, может использоваться во время лактации и у женщин, имеющих различную экстрагенитальную патологию или не переносят эстрогенсодержащие препараты, обладает выраженным лечебным и протективным эффектом при многих эстрогензависимых заболеваниях.
Побочные реакции, возникающие при использовании гестагенной контрацепции, обычно не приводят к серьезным последствиям и часто не требуют лечения. Успешное применение прогестагенов, как и любых других гормональных контрацептивов, зависит от тщательного учета противопоказаний к применению, знания основ клинической фармакологии, прогнозирования и учета возможных осложнений и побочных реакций, индивидуального подхода в зависимости от возраста, состояния здоровья, особенностей интимной жизни, переносимости препарата, отношения пары к их назначению.
Ибо не зря сказано: «Quod quisquis novit in hoc se exerceat» («Пусть каждый занимается тем, в чём он разбирается», лат.).