В данном случае оценить соотношение пользы и возможного риска от применения гормональных контрацептивов и решить вопрос о целесообразности использования этого вида контрацепции должен врач женской консультации совместно с соответствующим специалистом. Как правило, при сочетании двух и более перечисленных заболеваний или состояний рекомендуется использовать другие методы контрацепции. Если вопрос решается в пользу выбора гормональных контрацептивов, то тогда женщины должны находиться под тщательным наблюдением (осмотр не реже 1 раза в 3 месяца) с контролем необходимых показателей, а при появлении побочных реакций немедленно обращаться к врачу /25,27/.
При назначении гормональных препаратов все женщины должны быть проинформированы о симптомах, требующих немедленного прекращения приема таблеток и обращения к врачу /30/ [показать] .
ВЗАИМОДЕЙСТВИЕ ГОРМОНАЛЬНЫХ КОНТРАЦЕПТИВОВ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ
На эффект комбинированных оральных контрацептивов (прежде всего эстрогенного компонента) могут оказывать влияние следующие препараты [показать] .
Эффект гормональных контрацептивов увеличивают:
- метронидазол
- витамин С
Индукторы печеночного метаболизма, активируя микросомальное окисление, увеличивают метаболизм этинилэстрадиола, в результате чего снижается его эффект: повышается частота межменструальных кровотечений, в том числе прорывных, возможно наступление нежелательной беременности.
Рифампицин является одним из наиболее сильных индукторов, при его назначении целесообразнее перейти на другой метод контрацепции. Из противосудорожных препаратов не взаимодействуют с гормональными контрацептивами вальпроат натрия и клоназепам.
Антибиотики широко спектра действия при длительности приема более 10-14 дней подавляют нормальную микрофлору кишечника, в результате чего нарушается энтерогепатическая циркуляция синтетического эстрогена и снижается эффективность контрацепции. Клиническое значение имеет взаимодействие с тетрациклинами, хлорамфениколом (левомицетином), неомицином. Считается, что ампициллин мало влияет на эффект стероидных гормонов.
При совместном применении гормональных контрацептивов с препаратами, уменьшающими их эффект, необходимо:
- увеличить дозу эстрогена до 50 мкг и, возможно, выше;
- после завершения приема индуктора более высокая доза эстрогена сохраняется еще в течение 4-х недель; антибиотика — еще плюс 7 дней;
- во время совместного приема взаимодействующих препаратов исключаются семидневные перерывы.
Препараты, вызывающие рвоту или диарею, нарушают всасывание оральных контрацептивов. При однократной рвоте требуется дополнительный прием таблетки, при значительной выраженности и длительности данных симптомов показаны другие методы контрацепции.
Лекарственные взаимодействия с усилением эффекта эстрогенов имеют меньшее практическое значение.
Метронидазол (трихопол) ингибирует печеночный метаболизм этинилэстрадиола, витамин С увеличивает всасывание.
В свою очередь гормональные контрацептивы могут влиять на эффект других препаратов [показать] .
Взаимодействие с первыми четырьмя группами лекарственных препаратов являются типичными примерами фармакодинамического антагонистического взаимодействия.
Комбинированные оральные контрацептивы снижают эффект непрямых антикоагулянтов за счет антагонистического действия на факторы свертывания; гипотензивных средств — за счет задержки натрия и воды; часто требуется повышение дозы гипогликемических препаратов и клофибрата в связи с возможным неблагоприятным влиянием половых гормонов на эти виды обмена.
Уменьшение эффективности отдельных транквилизаторов обусловлено усилением их печеночного метаболизма под действием гормональных контрацептивов; эстрогены увеличивают концентрацию глобулинов, связывающих тиреоидные гормоны, что является причиной снижения эффекта тироксина.
Этинилэстрадиол увеличивает эффект ряда лекарственных препаратов, снижая их печеночный клиренс. Так, метаболизм преднизолона уменьшается
в 5 раз, кроме того эстрогены уменьшают объем его распределения
в 3 раза, что приводит к увеличению Т1/2, усилению терапевтических и токсических эффектов преднизолона; в этих случаях требуется коррекция дозы глюкокортикоида.
При длительном совместном применении эстроген-содержащие оральные контрацептивы могут увеличить биодоступность трициклических антидепрессантов, таких как амитриптилин, имипрамин; описаны случаи развития побочной реакции по типу акатизии (стремление больного к постоянному движению). На фоне приема гормональных контрацептивов повышается эффект кофе и спиртных напитков, о чем следует предупредить женщину. Способность гормональных контрацептивов ингибировать ферменты печени зависит от дозы эстрогенов, поэтому клиническое значение данный вид взаимодействия имеет, в основном, для высокодозированных препаратов /18/.
Комбинация синтетических стероидов с макролидами не целесообразна из-за возможного потенцирования внутрипеченочного холестаза и развития желтухи. Гормональные контрацептивы усиливают эффект стимуляции нейролептиками пролактина, что сопровождается галактореей.
КЛАССИФИКАЦИЯ ГОРМОНАЛЬНЫХ КОНТРАЦЕПТИВОВ
Современные гормональные контрацептивы подразделяются на две группы: оральные и пролонгированного действия.
Оральные контрацептивы
- Комбинированные (эстроген-гестагенные)

- однофазные — все таблетки одного цикла, рассчитанного на 21 день, имеют одинаковый состав
- двухфазные — в одном цикле используются таблетки 2-х видов, имеющих разный гормональный состав. Таблетки 1-ой фазы содержат более низкую дозу гестагена, принимаются в течение 7-11 дней. Таблетки 2-ой фазы с высоким содержанием гестагена принимаются в последующие 10-14 дней. Доза эстрогенного компонента, как правило, не меняется.
- трехфазные — в одном цикле используются таблетки 3-х видов с разным гормональным составом. Существуют несколько моделей трехфазных препаратов, наиболее распространенной из которых является представленная на рис.2.
Таблетки каждой фазы имеют характерную окраску и должны приниматься в строго определенной последовательности.
- Гестагенные
- «мини-пили» — принимаются каждый день в одно и то же время, без перерывов. Их эффективность зависит от возраста женщины: индекс Перла у женщин до 35 лет составляет «5», а после 40 лет — «0,3». «Мини-пили» показаны:
- женщинам с высоким риском развития побочных эффектов, обусловленных приемом эстрогенов;
- женщинам старших возрастных групп (после 40 лет), а также курящим после 35 лет;
- женщинам с мигренью и головной болью, возникшей при приеме комбинированных препаратов;
- женщинам в период лактации, т.к. «мини-пили» не влияют на количество и качество молока.
- посткоитальные
- «мини-пили» — принимаются каждый день в одно и то же время, без перерывов. Их эффективность зависит от возраста женщины: индекс Перла у женщин до 35 лет составляет «5», а после 40 лет — «0,3». «Мини-пили» показаны:
Контрацептивы пролонгированного действия
- инъекционные
- подкожные имплантанты
- накожные пластыри
- вагинальное кольцо
подробно см Виды и методы контрацепции
ВЫБОР ГОРМОНАЛЬНЫХ КОНТРАЦЕПТИВОВ
При назначении гормональных препаратов следует помнить принципы современной гормональной контрацепции [показать] .
Принципы современной гормональной контрацепции
- Основой являются комбинированные эстроген-гестагенные препараты — добавление эстрогенов к гестагенам потенцирует контрацептивный эффект, улучшает контроль цикла;
- Используются минимальные эффективные дозы — препараты, содержащие минимальные эффективные дозы гормональных компонентов, при сохранении высокой надежности и хорошего контроля цикла имеют минимальное количество побочных эффектов;
- Циклическое назначение (по схеме 21 день + 7 дней перерыв) — в течение семидневного перерыва обеспечивается полный контрацептивный эффект, дополнительных методов предохранения не требуется;
- Длительный прием без дополнительных перерывов — современные гормональные препараты принимаются длительно (возможно 10-12 и более лет), пока женщина нуждается в собственно контрацептивном эффекте;
В настоящее время считается неправильным использование прерывистых курсов, когда гормональные контрацептивы назначаются в течение 3, 6 или 12 месяцев, а затем 2-3 месяца женщина «отдыхает»; доказано, что во время такого «отдыха», из-за характерного для гормональных препаратов синдрома отмены, каждая 3-4 женщина получает нежелательную беременность.
Подходы к выбору гормональных контрацептивов
-
В соответствии с конституциональным типом женщины. Выделяют следующие конституциональные типы: эстрогенный, гестагенный, с признаками андрогенизации
Женщинам эстрогенного типа показаны препараты с усиленным гестагенным компонентом, во втором случае — с усиленным эстрогенным компонентом; при наличии признаков андрогенизации полезным окажется использование препаратов с дополнительным антиандрогенным эффектом (содержащих в качестве гестагенного компонента ципротерона ацетат).
С учетом качества менструаций и размеров матки
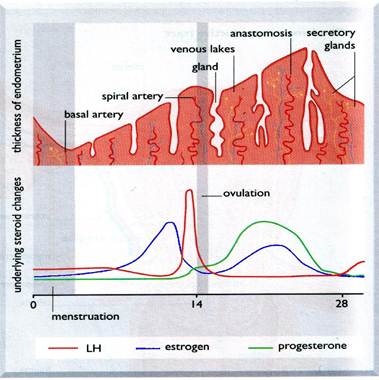
Матка и, в частности, эндометрий, является органом-мишенью для половых гормонов. Состояние матки и характер менструаций лучше, чем простая оценка внешних признаков, отражает гормональный фон женщины:
- длительные и обильные менструации, особенно в сочетании с увеличенными размерами матки свидетельствуют о преобладании активности эстрогенов;
- короткие и скудные менструации в сочетании с гипоплазией матки — о преобладании активности прогестерона
В настоящее время чаще используется третий подход к выбору гормональных контрацептивов, который базируется на современных принципах гормональной контрацепции и не исключает учета исходного гормонального профиля женщины [2, 5, 9, 21].
Препаратами 1-го выбора являются комбинированные оральные контрацептивы с минимальной эффективной дозой входящих компонентов. Критерий правильного выбора — отсутствие кровотечений «прорыва».
Отсутствие кровотечений «прорыва» служит биологическим индикатором правильности индивидуального подбора препарата.
Таким образом, если женщина впервые обращается по поводу назначения гормональных контрацептивов и у нее нет к ним противопоказаний, то препаратами 1-го ряда следует рассматривать однофазные или трехфазные контрацептивы.
В настоящее время низкодозированные однофазные и трехфазные препараты не противопоставляются друг другу, считается, что они одинаково эффективны и безопасны при правильном применении; речь может идти лишь о преимуществе одно- или трехфазного препарата в конкретной клинической ситуации [6, 21].
Дополнительные показания к применению монофазных препаратов
- Овариальные кисты в анамнезе
- Гиперпластические процессы в эндометрии
- Миома матки
- Эндометриоз
Дополнительные показания к применению трехфазных препаратов
- Эктопия шейки матки
- Молодые женщины в период полового созревания
- Гипоплазия матки
- Наличие гестагензависимых побочных эффектов
При назначении низкодозированных комбинированных оральных контрацептивов в первые 3 месяца приема (период адаптации к новому гормональному профилю таблеток) допустимо наличие периодических мажущих и единичных «прорывных» кровотечений, купирующихся самостоятельно. Если ациклические межменструальные кровотечения продолжаются более 3-х месяцев, то необходимо исключить следующие возможные причины недостаточной эффективности низкодозированного препарата:
- нерегулярный прием, пропуск таблеток;
- совместное использование взаимодействующих препаратов, уменьшающих эффект синтетических гормонов;
- вегетарианство;
- злостное курение;
- хронические воспалительные заболевания половых органов, в частности, хламидийная инфекция
При исключении этих причин требуется замена препарата:
- переход на низкодозированный препарат с другим типом гестагена;
- переход на низкодозированный препарат другой фазности;
- переход на препарат с более высокой дозой эстроген-ного компонента
Показания к назначению высокодозированных комбинированных оральных контрацептивов
- Препараты 2-го выбора для длительной гормональной контрацепции (при индивидуальной неэффективности низкодозированных контрацептивов).
- При необходимости приема взаимодействующих препаратов, уменьшающих эффект синтетических гормонов.
- С лечебной целью на короткий период.
- В качестве посткоитальной контрацепции.
Необходимость в посткоитальной контрацепции может возникнуть после незащищенного полового акта в фертильный период менструального цикла. Таблетки следует принять сразу после полового акта, но не позже 24 часов.
Эффективность посткоитальной контрацепции зависит от времени приема таблеток и составляет по индексу Перла 2-3 (средняя степень надежности). Следует помнить, что для посткоитальной контрацепции требуются высокие дозы гормонов, которые у большинства женщин (75%) вызывают побочные эффекты, прежде всего со стороны желудочно-кишечного тракта (тошнота, рвота, абдоминальные боли) и маточные кровотечения.
Проанализировав все материалы по современным методам посткоитальной контрацепции, ВОЗ сделала заключение: «В настоящее время нет методов посткоитальной контрацепции, эффективность и безопасность которых позволила бы рекомендовать их для постоянного приема» [2, 23]. Эти методы должны использоваться только в экстремальных ситуациях: изнасилование, повреждение презерватива, случайный незащищенный половой акт.
В случае неудачной посткоитальной контрацепции и развития беременности рекомендован медицинский аборт из-за возможного тератогенного эффекта высоких доз половых стероидов.
ПРАВИЛА ПРИЕМА ГОРМОНАЛЬНЫХ КОНТРАЦЕПТИВОВ