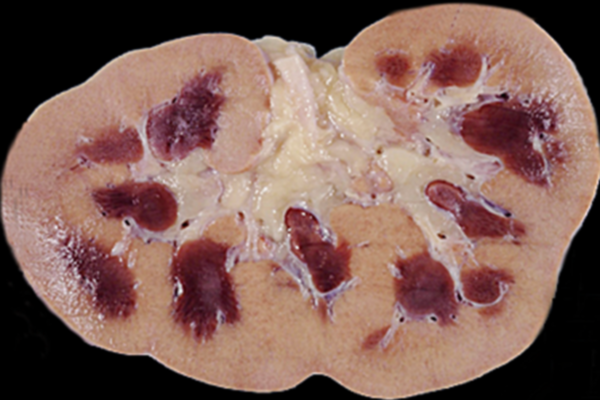
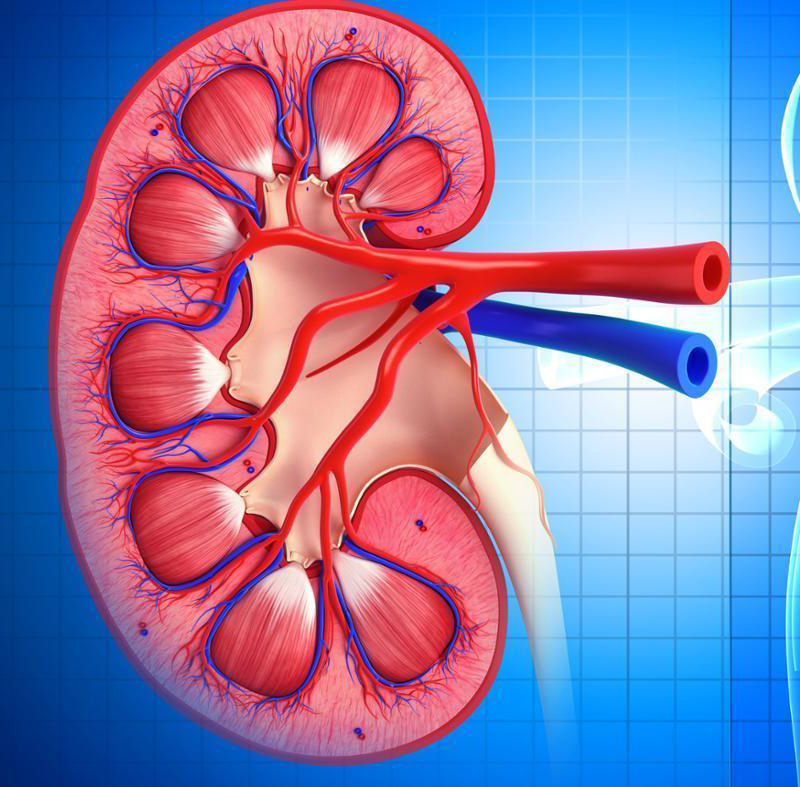
Почечная недостаточность является нарушением функции почек, возникающая внезапно (острая почечная недостаточность) или в течение длительного промежутка времени (хроническая форма).
Почки — парный орган, функционирование которого направлено на секрецию мочи (мочеобразование) и ее выведение из организма. Поскольку к развитию почечной недостаточности приводит большое количество разнообразных факторов, проявления синдрома возникают на различных функциональных уровнях. Диагностировать и назначить адекватное лечение сможет только специалист.
Острая почечная недостаточность
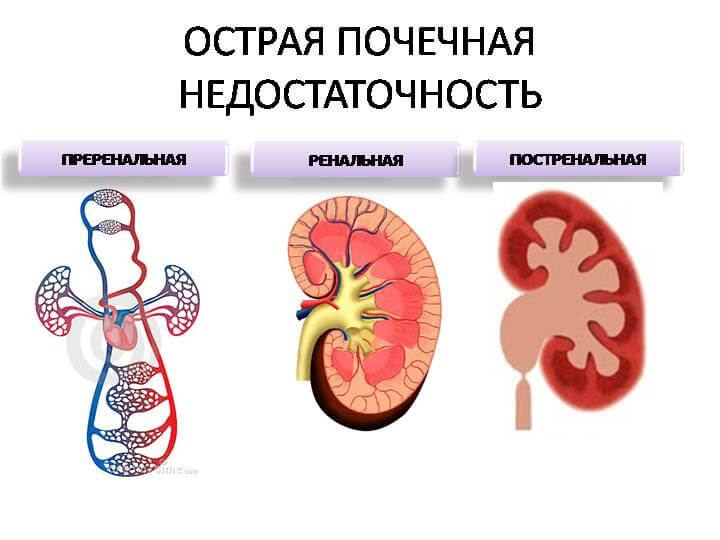
Нарушения процессов фильтрации, реабсорбции и выделения мочи приводят к острой или хронической почечной недостаточности, нарушению обмена веществ.
Острая почечная недостаточность (ОПН) – клинический синдром, характеризующийся резким снижением функционирования почечного аппарата и, как следствие, неспособностью почек выводить из организма конечные и токсические продукты метаболизма.
Синдром распознается по увеличению концентрации в крови остаточного азота и появлению олигурии – уменьшению количества отделяемой мочи.
Острая почечная недостаточность является потенциально обратимым состоянием.
Этиология, патогенез и клиническая картина
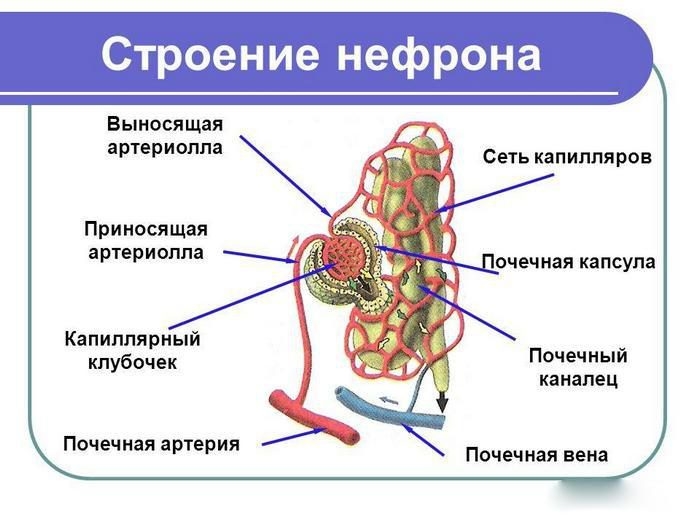
В зависимости от локализации нарушения работы почечного аппарата выделяют следующие формы ОПН:
Выдающийся отечественный терапевт, заслуженный деятель науки РСФСР Е. М. Тареев, после долгих исследований создал собственную классификацию острой почечной недостаточности, простота использования которой позволяет с успехом диагностировать и лечить больных с различными формами ОПН. По Е. М. Тарееву выделяются следующие формы ОПН:
- Шоковая почка.
- Инфекционная почка.
- Токсическая почка.
- ОПН вследствие сосудистой обструкции.
- ОПН вследствие урологической обструкции.
Патогенез острой почечной недостаточности включает в себя 4 последовательно сменяющих друг друга стадии:
|
Начальная |
Олигоанурическая |
Полиурическая |
Реконвалесценция |
|
|
Длительность |
От нескольких часов до нескольких дней |
В среднем от 1 до 5 недель |
От 3 до 14 дней |
Со дня нормализации уровня азота в крови. Длится от 6 месяцев до 2 лет |
|
Чем характеризуется |
Симптомами заболевания, вызывающего ОПН |
Развитием олигурии (объем диуреза составляет до 500 мл/сутки) или анурии (диурез менее 200 мл/сутки) |
|
Нормализацией уровня остаточного азота в крови и окончательным восстановлением структуры и функций почек |
|
Следствие |
Нарушение внутрипочечной гемодинамики, что приводит к логическому снижению фильтрации крови внутри почки |
|
Сначала восстанавливается функция клубочков, спустя некоторое время – канальцевая функция. В связи с этим некоторое время наблюдается полиурия (увеличенная выведение мочи) до 20 л/сутки, однако поскольку концентрационная функция почек еще не восстановлена, удельный вес мочи остается низким |
Полиурия способна привести к обезвоживанию, гипокалиемии вследствие электролитных сдвигов, развитию серьезных осложнений (инфекционные заболевания, эмболия) и летальным исходам |
| Влияние этиологических факторов на патогенез | Вне зависимости от природы и типа действия этиологического фактора, нарушения почечного кровотока всегда приводят к повреждению паренхимы почки и нарушению: фильтрации, реабсорбции (всасывания), секреции и экскреции (выведения мочи) | |||
|
Клинические проявления |
— |
Уже в первые сутки наблюдается олиго- или анурия, адинамия, боли в животе, тошнота и рвота. Увеличивается печень – симптом гепатомегалии. Вследствие электролитных нарушений наблюдаются мышечные тики, сонливость, возникает одышка, указывающая на развитие отека легких. При гиперкалиемии могут наблюдаться нарушения сердечного ритма, вплоть до внезапной сердечной смерти, возникающей из-за полной блокады сердечной сократимости или жизнеугрожающих аритмий |
Появляется полиурия, отмечается некоторое клиническое улучшение общего самочувствия больного. Существует вероятность развития гипотонии и ишемических нарушений миокарда, которые диагностируются при помощи метода ЭКГ. В фазе восстановления диуреза возможно присоединение инфекционного процесса. В этом случае клинические проявления заболевания будут определяться особенностями возбудителя |
Клинически проявляется улучшением состояния пациента вследствие нормализации концентрации в крови азотистых шлаков и электролитов. В случае необратимого повреждения нефронов – структурно-функциональных элементов почки – полного восстановления функций органа не происходит. Это способствует переходу заболевания из острой формы в хроническую |
Диурез – объем мочи, выделяемый за определенный промежуток времени.
Диагностика и лечение
Для назначения терапии лечащему врачу необходимо не только поставить диагноз «острая почечная недостаточность», но и уточнить ее стадию и определить этиологический фактор развития патологии. С этой целью проводится следующий комплекс диагностических мероприятий:
После постановки диагноза ОПН и определение ее формы и стадии, врач-нефролог назначает соответствующее лечение:
|
Лечение |
Описание |
| Этиологическая терапия направлена на устранение причины заболевание | |
|
Преренальная форма |
Терапия проводится с целью восстановления адекватного кровоснабжения почки. С целью коррекции обезвоживания, гиповолемии и острой сосудистой недостаточности проводится инфузионная терапия (изотонический раствор NaCl, 5%-й раствор глюкозы, при кровопотере – вливание крови и плазмы). По показаниям проводится трансплантация печени |
|
Ренальная форма |
Лечение определяется причиной, приводящей к развитию ОПН |
|
Постренальная форма |
Терапия направлена на восстановление пассажа мочи |
| Патогенетическое лечение действует на то или иное звено патогенеза | |
|
Диета |
Стол №7а – количество принимаемого в пищу белка не должно превышать 0,6 г/кг с обязательным употреблением незаменимых аминокислот. Основная калорийность блюд должна достигаться за счет углеводов (до 100 г/сутки) |
|
Коррекция водно-электролитного баланса |
Объем вводимой жидкости должен быть равен ее суточной потере |
|
Гиперволемия |
Назначаются диуретики (фуросемид внутривенно) |
|
Гипо- и гипернатриемия |
При гипонатриемии следует ограничить потребление жидкости. При гипернатриемии — внутривенно гипотонический (0,45%) раствор хлорида натрия |
|
Гипо- и гиперкалиемия |
При гипокалиемии – введение солей калия. При гиперкалиемии – внутривенно 10%-й раствор кальция глюконата |
|
Гиперфосфатемия |
Назначается пероральный прием алюминия гидрооксида (Алмагель, Маалокс) |
|
Метаболический ацидоз |
Показано внутривенное введение натрия гидрокарбоната |
|
Коррекция анемии |
Если ОПН развивается вследствие кровопотери – показана гемотрансфузия (переливание крови). В случае сохранения анемии в фазу реконвалесценции необходимо назначение эритропоэтина |
| Методы внепочечного очищения крови | |
|
Гемодиализ и перитонеальный диализ |
Назначаются в олигурическую стадию. Оба метода основаны на выведении из крови различных токсичных веществ (креатинина, мочевой кислоты и пр.) через полупроницаемую мембрану |
Прогноз и исходы
В силу того что ОПН является потенциально обратимым состоянием, выделяют положительный и отрицательный исходы заболевания:
|
Исход |
Описание |
|
Выздоровление |
Характеризуется восстановлением нормального функционирования почки |
|
Смерть |
При отсутствии лечения вероятность летального исхода близка к 100%. На фоне лечения смертность составляет:
|
Хроническая почечная недостаточность
Хроническая почечная недостаточность (ХПН) – патологическое состояние нарушение функционирования почек, к которому приводит хроническая гибель почечной ткани.
Также существует понятие хронической болезни почек (ХБП), при которой наблюдается снижение функции почек или их повреждение на протяжении 3 и более месяцев.
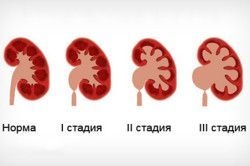
Выделяют 4 последовательно сменяющихся стадий ХПН:
|
Стадия |
Описание |
Уровень клубочковой фильтрации (мл/мин) |
Уровень креатинина крови (ммоль/л) |
|
Латентная |
Клубочковая фильтрация снижена на 50%, однако уровень остаточного азота остается в пределах нормы. Нарушение способности почек концентрировать и разводить мочу выявляются только с помощью специальных нагрузочных проб |
90-60 |
0,123-0,176 |
|
Гиперазотемическая |
Клубочковая фильтрация снижается до 40-10%. Уровень остаточного азота повышается |
60-30 |
0,177-0,352 |
|
Уремическая |
Уровень фильтрации менее 10%. Возникает выраженная гиперазотемия, клинические проявления уремии |
30-15 |
0,353-0,528 |
|
Терминальная |
Фильтрация снижается практически до нулевых значений. Без диализа или трансплантации почки наступает летальный исход |
0,528 |
Этиология и патогенез
В развитии ХПН играют роль 2 группы факторов:
|
Факторы |
Описание |
|
Непосредственно повреждающие почки |
Наиболее значимыми являются:
Также немаловажную роль в развитии ХПН играют следующие причины:
|
|
Повышающие восприимчивость органа к повреждению |
Факторы, принадлежащие к данной группе сами по себе неспособны вызвать ХПН, однако их негативное влияние на организм в целом способно. К таким причинам, негативно влияющим на прогноз заболевания как у мужчин, так и у женщин, относят:
|
Патогенез ХПН связан с постепенной гибелью нефронов (более 50% их массы) вследствие той или иной причины с последующим замещением их объема соединительной тканью, неспособной выполнять функции почки. Замещение паренхимы почки фиброзной тканью возникает в результате хронического воспаления органа, что в конечном итоге приводит к снижению его функционирования и нарушению выведения продуктов метаболизма из организма человека.
Неповрежденная часть нефронов некоторое время продолжает нормально функционировать, перенимая нагрузку от погибших. Тем не менее продолжающаяся гибель структурно-функциональных единиц почки приводит к тому, что здоровые нефроны не справляются с возложенными на них обязанностями и также погибают.
Клинические проявления
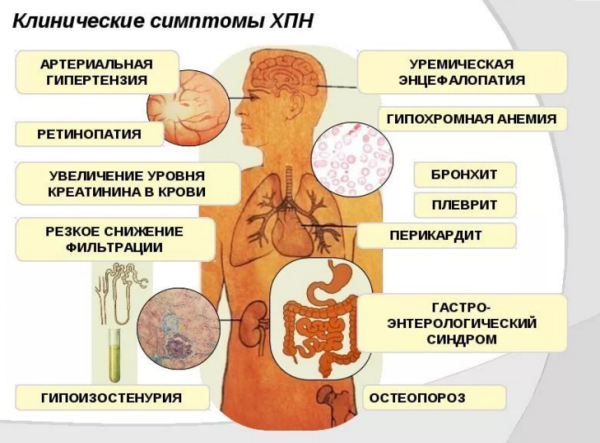
Чем тяжелее стадия ХПН, тем более выражена симптоматика:
|
Симптом |
Описание |
|
Общие симптомы |
Включают в себя слабость, сонливость, утомляемость, апатию и мышечную слабость. Данная группа признаков указывает на наличие уремической энцефалопатии |
|
Уремия |
Является клиническим синдромом выраженной почечной недостаточности, возникающей вследствие аутоинтоксикации (отравлении организма самого себя), метаболическими и гормональными нарушениями и выражающимся дисфункцией всех систем органов. Уремия является закономерным исходом при ХПН |
|
Состояние больного |
|
|
Внешний вид больного |
Кожа пациента имеет желтушный вид, наблюдаются расчесы из-за постоянного зуда |
|
Неврологические нарушения |
Головная боль, нарушения сна и бодрствования, депрессия, мышечные судороги, тремор конечностей, нарушения сознания, вплоть до комы |
|
Диспепсические нарушения |
Тошнота, рвота, понос, нередко с примесью крови |
|
Симптомы со стороны полости рта |
Изо рта появляется аммиачный запах, увеличивается слюноотделение. Кроме того, наблюдаются изъязвления слизистой оболочки полости рта. Вследствие кровотечений из желудочно-кишечного тракта кровь может появляться в слюне, мокроте и рвоте |
|
Проявления со стороны сердечно-сосудистой системы |
|
|
Симптомы со стороны дыхательной недостаточности |
Из-за раздражения мочевиной слизистой оболочки дыхательных путей возникают ларингиты, трахеиты, бронхиты и пневмонии. Их выраженность зависит от состояния иммунной системы и нередко достигает до проявлений дыхательной недостаточности |
Диагностика и лечение
Комплекс назначаемых диагностических исследований для больных с ХПН аналогичен таковым при ОПН, однако как при диагностическом, так и при лечебных вмешательствах следует отказаться от рентгеноконтрастных методов обследования и некоторых лекарственных препаратов, обладающих нефротоксическим действием.
Консервативная терапия при ХПН схожа с медикаментозным лечением при ОПН, но имеет свои особенности:
|
Лечебные мероприятия |
Описание |
|
Диета |
Стол №7 с содержанием белка 0,4-0,6-0,8 г/кг/сутки. Количество потребляемого белка зависит от степени снижения клубочковой фильтрации |
|
Питье |
Объем потребляемой жидкости в среднем должен превышать суточный диурез на 300-500 мл |
|
Диуретики |
Показано применение петлевых диуретиков (фуросемид). Тиазидные диуретики (индапамид, гидрохлортиазид) неэффективны при скорости клубочковой фильтрации ниже 25 мл/мин |
|
Антигипертензивные лекарственные средства |
Ингибиторы АПФ (Эналаприл, Каптоприл, Периндоприл), антагонисты рецепторов ангиотензина II (Валсартан, Лозартан), альфа-адреноблокаторы (Празозин, Доксазозин) |
Кроме назначения лекарственных средств, жизненно необходимо следовать следующим принципам терапии ХПН:
|
Принцип |
Описание |
|
Радикальный |
Включает в себя трансплантацию погибшей почки. Противопоказаниями для данной операции являются:
|
|
Паллиативный |
Направлен на улучшение общего качества жизни пациента. Включает в себя пожизненный гемодиализ |
Прогноз и исходы
ХПН – тяжелое расстройство всех органов и систем, без лечения заболевания в 100% приводящее к летальному исходу.
Трансплантация почки позволяет в разы улучшить прогноз пациентов с данной патологией. После успешной пересадки органа выживаемость составляет 55-85% в пятилетний период.