Брюшная полость представляет собой ограниченное пространство. Оно замкнуто между листками брюшины. В норме количество жидкости там минимальное и не определяется с помощью использующихся методов диагностики. Но существует целый ряд заболеваний, когда оно увеличивается. Чаще всего это происходит при различных патологиях органов малого таза у женщин. Не всегда описываемая проблема сопровождается какими-либо клиническими проявлениями. Обычно об этом женщины узнают после ультразвукового исследования органов малого таза. Но это не касается острых ситуаций (картина «острого живота»).
Возможные причинные факторы
В обычных условиях жидкость в малом тазу серозная, как и в других серозных оболочках. Образование ее объясняется процессами секреции и резорбции.
Часто свободная жидкость в малом тазу формируется во время цикла перед менструацией. Вполне возможно, что фолликулярная жидкость попадает в позадиматочное пространство во время процесса овуляции. Но важно понимать, что эти изменения преходящие. Через некоторое время при обследовании жидкость совершенно не видна.
Жидкость в полости малого таза у женщин может быть кровью. Тогда очень важно найти источник или причины кровотечения. Это может быть разрыв маточной трубы, апоплексия яичника. Речь идет о быстро развивающихся клинических событиях. Проявляются они картиной «острого» живота.
В нижних отделах полости брюшины при гнойной патологии органов малого таза может появляться гной. Появление гноя является симптомом таких заболеваний, как гнойный аднексит, сальпингит, сальпингоофорит, оофорит. Обычно скопление гноя в полости малого таза вызывает клинику перитонита. Стоит понимать, что сходные симптомы может вызвать патология органов брюшной полости. Так, гнойный холецистит или гангренозный аппендицит могут вызвать формирование гноя брюшной полости. Гной под действием гравитационных сил стекает вниз, в полость малого таза.
[youtube]27kvYqUpJiY[/youtube]
Эндометриоз
Речь идет о патологии, при которой ткань эндометрия (внутреннего, функционирующего слоя матки) обнаруживается в несвойственных местах, органах. Она может быть в яичнике, теле матки. Иногда (очень редко) участки эндометрия расположены в листке брюшины. Во время менструаций они становятся источником кровотечения. Ведь изменения в эндометрии матки полностью идентичны тем, что возникают в эндометриальных участках, расположенных вне этого органа.
Особенность заключается в том, что количество крови в малом тазу небольшое. Оно зависит от того, в какой фазе менструального цикла находится эндометриальная выстилка. Во время и после менструаций этот объем значительно увеличивается.
Чтобы подтвердить диагноз, проводят прицельное ультразвуковое исследование органов малого таза. При необходимости применяют томографию. Рентгеноконтрастные методы тоже очень информативны при этой патологии. Лечение синдрома направлено на коррекцию причины. В данном случае используются гормональные препараты, например, Визанна.
Аднекситы и другие гнойно-воспалительные заболевания
Гной в малом тазу может появляться при различных заболеваниях воспалительного характера. Чаще всего источником его появления в полости брюшины является сальпингит или сальпингоофорит. Это воспаление слизистой оболочки маточной трубы. Симптоматика следующая: развивается общеинтоксикационный синдром, женщины жалуются на подъем температуры, головные боли. Температурная реакция может быть в виде субфебрилитета или же лихорадки. У больной возможна жажда, немотивированная слабость и утомляемость.
Когда скапливается свободная жидкость в малом тазу (в виде гноя), нарастают симптомы перитонита:
- Выраженная боль в низу живота;
- Болевой синдром усиливается при движении, кашле, чихании, перемене положения тела;
- Перитонеальные симтомы — боль, воспроизводящаяся при определенных приемах: Раздольского, Ситковского, симптом раздражения брюшины;
- Нарушение дефекации, мочеиспускания.
Появление гноя в малом тазу может быть связано с развитием острого эндометрита. Это воспаление внутренней оболочки матки, возникающее обычно после аборта. Такая ситуация также может быть при разрыве нагноившейся кисты яичника.
Вышеперечисленные ситуации являются строчными, экстренными. Они опасны возможным развитием сепсиса. Поэтому для лечения необходимо оперативное вмешательство и использование антибактериальных средств.
Внематочная беременность
При частых воспалительных заболеваниях маточной трубы, яичника или матки, изменении протеолитической активности плодного яйца и других патогенетических факторах плодное яйцо фиксируется не в матке, а в слизистой придатков. Оболочка маточной трубы не предназначена для этой цели. Поэтому рано или поздно произойдет прерывание трубной беременности. Оно может свершиться по типу трубного аборта или же разрыва маточной трубы.
Трубный выкидыш развивается медленно. Пациентка отмечает умеренные боли в низу живота. Они могут иррадиировать в область передней стенки живота. По мере поступления крови из трубы жидкости в полости малого таза становится все больше, боль усиливается.
При разрыве трубы кровотечение прогрессирует быстро. Симптомы его очень выраженные. Боли в области живота становятся нестерпимыми. Они усиливаются при перемене положения тела. Нарастают проявления кровопотери.
Женщина испытывает жажду и недомогание. У нее учащается сердцебиение, падает уровень артериального давления. При серьезной кровопотере возможно развитие почечной недостаточности. Если объем излившейся крови небольшой, то гемодинамические параметры (давление, пульс) сначала не страдают. Поэтому давление снижается незначительно, а то и вовсе повышается.
При сохраняющейся трубной беременности в полости брюшины также скапливается жидкость. Это не всегда кровь. Чаще всего там скапливается выпот.
Для диагностики используется пункция заднего свода влагалища или прямой кишки. При обнаружении крови следует провести лапаротомию через дугообразный разрез передней брюшной стенки живота. При необходимости труба удаляется вместе с содержимым, ставится дренаж.
Симптом Мейгса
Причины развития этого состояния включают формирование новообразования яичника. По некоторым данным, миома яичника тоже может вызвать этот симптомокомплекс. Речь идет об асците, гидротораксе, скоплении жидкости в полости малого таза. Кроме жидкостного содержимого, выявленного по УЗИ позади матки, у женщины имеют место следующие состояния:
- Отек подкожно-жировой клетчатки передней брюшной стенки — клиника асцита.
- Гидроторакс — в плевральных полостях обнаружена жидкость.
- Симптомы собственно опухоли.
Само новообразование является доброкачественным. Значит, в доминирующем числе случаев это фиброма яичников. Она проявляется болью справа или слева либо в пояснице, либо в области живота. Но эти проявления типичны при значительном увеличении размеров опухоли. При небольших образованиях эти признаки не характерны.
Для подтверждения диагноза необходим комплекс мер. Он включает использование рентгенографии (на предмет обнаружение гидроторакса), томографии, пункции яичника для верификации морфологической структуры опухоли, обнаруженной ранее при ультразвуковом исследовании. Для излечения следует прибегнуть к оперативному вмешательству. Но нужно помнить о том, что обычно пациентки с этим симптомом истощены и ослаблены. Поэтому хирургическая операция показана только после нормализации общего соматического состояния.
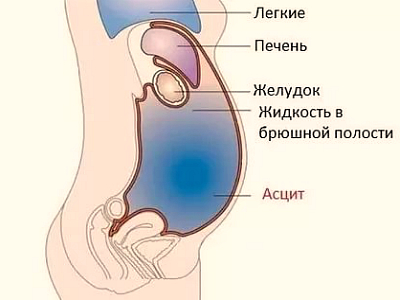
Асцит и жидкость в полости малого таза
Эти состояния сочетаются при декомпенсации работы и функции печени. Возможное попадание жидкости в полость брюшины имеет место при асците, который вызван следующими заболеваниями и состояниями:
- Цирротическое изменение структуры печени;
- Тяжело протекающие гепатиты;
- Голодание, кахексия;
- сердечно-сосудистая декомпенсация.
На УЗИ видна увеличенная правая и левая доля печени, селезенка. Клинически возможны признаки печеночно-клеточной недостаточности. Это розовые ладони, появление «сосудистых звездочек» (именуемых телеангиэктазиями) на кожном покрове верхних конечностей и туловища, желтушное прокрашивание кожи тела или склер.
Диагностика
Свободная жидкость в малом тазу не является самостоятельным заболеванием. Это проявление ряда патологий. Выявление этого синдрома свидетельствует о том, что нужно пристально вести диагностический поиск причины. Для этого врач назначает анализы (биохимический анализ крови, онкомаркеры), определяет химический состав жидкости (наличие в ней бактерий, грибов). Процедуру (пункцию) проводят с помощью иглы.
Выполняют УЗИ органов брюшной полости (чтобы выявить причины возникновения патологии), фиброэзофагогастродуоденоскопию (чтобы исключить эрозии или язвы желудка или двенадцатиперстной кишки, опухоли, которые могут быть источником метастазов и формирования свободной жидкости в малом тазу), маммографию молочных желез (для исключения патологических изменений). Затем необходимо проведение цитологического исследования материала, который собрали при проведении пункции. Выполняется диагностическая лапароскопия, необходимая для обнаружения причины жидкости. Возможна гистероскопия, чтобы осуществить осмотр стенок полости матки.
[youtube]CHzK2hIjw-M[/youtube]
Подходы к лечению
После подтверждения диагноза назначается медикаментозное или оперативное лечение. Методы лечения будут зависеть от возраста женщины, ее репродуктивной способности. При наличии инфекционно-воспалительных заболеваний назначаются антибактериальные средства. Использование нестероидных противовоспалительных препаратов необходимо для уменьшения воспаления и снятия болевого синдрома.
Гормональные средства призваны восстановить менструальный цикл (в случае, если имеется эндометриоз). Поливитаминные комплексы и ферменты (Вобензим) хорошо справляются с излишком жидкости. Возможно применение диуретиков.