Опухание половых губ может быть как физиологическим, в результате усиления кровоснабжения в половых органах при половом акте, так и патологическим. Припухлость чаще всего происходит в результате аллергической реакции организма или инфекционных заболеваний. Если нет выделений из влагалища, высыпаний, корочек на поверхности половых губ и ощущения боли, то этот симптом можно устранить в домашних условиях. В остальных случаях необходимо обратиться к гинекологу, так как опухание может свидетельствовать о начале злокачественного процесса (рака).
Причины опухлости половых губ
Если у женщины опухли половые губы, то причиной этого может быть следующее:
- Аллергическое раздражение от синтетического, низкокачественного белья, средств интимной гигиены, презервативов.
- Инфекционные болезни мочеполовой системы (бартолинит, вульвовагинит, кандидоз в хронической форме).
- Доброкачественные и злокачественные опухоли.
- Механическое раздражение интимной зоны во время секса или при расчесывании.
- Травмы половых органов.
- Болезни сердца, кровеносных сосудов и эндокринной системы.
- При беременности в результате усиления кровоснабжения в органах малого таза.
Если опухлость половых губ сопровождается выделениями из влагалища, острой болью, высыпаниями или образованием корочек, язв, нарушением мочеиспускания, увеличением паховых лимфатических узлов, то необходимо обратиться за консультацией к гинекологу.
Во время полового акта при сексуальном возбуждении у женщин поступает кровь в половые губы, и они опухают. Это нормальная физиологическая реакция. Если по прошествии нескольких часов после секса припухлость сошла, то делать ничего не нужно. Более активному приливу крови к наружным половым органам и увеличению их размера способствуют также гормональные изменения в организме женщины.
Для профилактики этого явления следует придерживаться следующих рекомендаций:
- носить свободное белье из натуральных тканей;
- соблюдать интимную гигиену;
- избегать беспорядочных половых связей;
- придерживаться правильного питания;
- тщательно подбирать средства гигиены;
- избегать травмирования и абортов;
- использовать антисептик при раздражении кожи после бритья в интимной зоне;
- проходить регулярные профилактические осмотры у гинеколога;
- если слизистая вагины слишком сухая – применять специальные интимные гели для предотвращения повреждения половых губ при половом акте.
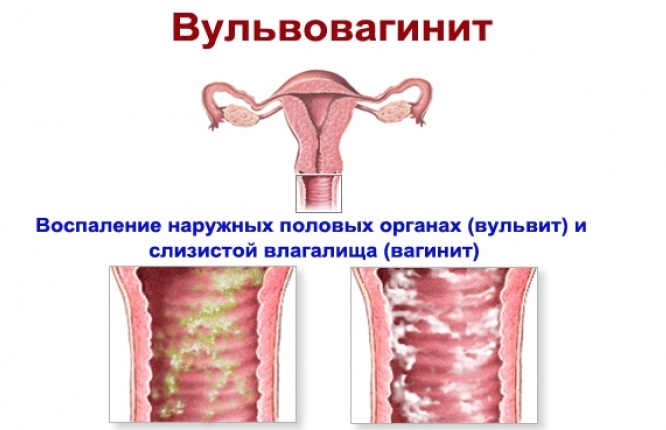
Вульвовагинит
Причина вульвовагинита, воспаления слизистой малых половых губ и влагалища, – это инфицирование микроорганизмами (чаще всего бактериями и грибками кандида). Факторами риска появления этого заболевания являются следующие:
- недостаточная гигиена;
- механические раздражения – расчесы, ссадины, травмы;
- заболевания эндокринной системы;
- другие воспалительные заболевания в промежности;
- геморрой;
- псориаз и экзема;
- патологии яичников;
- беременность;
- длительный прием некоторых лекарственных препаратов (антибиотики, комбинированные оральные контрацептивы с большим содержанием эстрогенов, цитостатиков, глюкокортикоидов);
- лучевая терапия;
- иммунодефицитные состояния после тяжелых операций, заболеваний и травм.
Вульвовагинит сопровождается следующими симптомами:
- покраснение наружных половых органов ;
- ощущения жжения и зуда ;
- общее недомогание;
- нарушение мочеиспускания;
- выделения желтовато-зеленоватого цвета;
- отек половых губ в острой фазе, серозный или гнойный налет.
В хронической стадии заболевания отечность и другие симптомы уменьшаются, а при обострениях возобновляются. Для уточнения характера патогена, вызвавшего воспалительный процесс, врач берет мазок из влагалища пациентки.
Лечение вульвовагинита проводится следующими методами:
- Промывание наружных половых органов отварами ромашки, зверобоя, календулы, шалфея.
- Обработка растворами антисептических средств – Хлоргексидин, Мирамистин, Октенисепт, Диоксидин, марганцовки.
- Использование влагалищных антибактериальных свечей – Тержинан, Макмирор, Полижинакс, Нео-пентотран в течение 10-14 дней.
- Прием антигистаминных препаратов при сильных отеках – Супрастин, Димедрол, Тавегил и других.
- Смазывание анестезиновой мазью для снятия болезненного синдрома.
Первые два способа применимы также для лечения припухлости губ, связанных с их травмированием во время секса или после бритья. После устранения воспаления для ускорения заживления тканей применяют средства:
- мази с витаминами А и Е – Радевит, Видестим, Витапринол и другие;
- Солкосерил или Актовегин (мази и гели);
- облепиховое или шиповниковое масло.
Воспаление бартолиновых желез
Бартолиновые железы находятся у входа во влагалище в толще больших половых губ. При попадании инфекции в них возникает воспаление, которое сопровождается образованием гнойных очагов и кист. Кисты формируются в результате закупорки выводного протока железы. Половые губы опухают и становятся болезненными. Боль усиливается во время секса, ходьбы, сидения, дефекации, при пальпации. Отсутствие лечение грозит осложнениями – образованием гнойных абсцессов.
Факторами риска появления бартолинита являются следующие:
- несоблюдение должной гигиены при месячных, после аборта или родов;
- механическое раздражение половых губ;
- тесное белье.
При формировании абсцесса состояние женщины значительно ухудшается и появляются дополнительные симптомы:
- опухолевидное образование, закрывающее вход во влагалище ;
- общая слабость и недомогание;
- головная боль;
- озноб ;
- острая, пульсирующая боль в области бартолиновой железы;
- повышение температуры.
После вскрытия абсцесса хирургическим или естественным путем состояние улучшается и симптомы воспаления ослабевают. Кисты бартолиновой железы обычно безболезненны, большие образования причиняют дискомфорт при ходьбе и занятиях сексом. Гнойный абсцесс и большую кисту удаляют хирургическим путем. Лечение бартолинита проводится с применением следующих средств:
- антибиотики с учетом чувствительности возбудителя;
- местные аппликации противовоспалительной мазью Левомеколь;
- пузырь со льдом на пораженную область для уменьшения воспаления;
- УВЧ.
Для повышения эффективности лечения необходимо соблюдать гигиену наружных половых органов, воздерживаться от половой жизни и ограничивать физические нагрузки.
Кандидоз
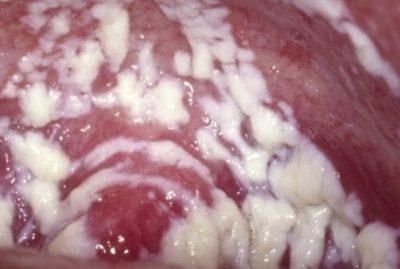
При хроническом урогенитальном кандидозе, длящемся более 2-х месяцев, заболевание протекает в форме вульвовагинита. Грибки кандида поражают не только слизистую влагалища, но и кожу промежности. Наблюдаются следующие симптомы:
- творожистые выделения;
- жжение и зуд, усиливающиеся во второй половине дня, во сне, во время занятий сексом, ходьбы и менструации;
- серо-белый налет на слизистых;
- болезненный половой акт;
- нарушение мочеиспускания.
Провоцирующими факторами для появления этого заболевания являются следующие:
- синтетическое или тесное нижнее белье;
- длительное ношение женских прокладок;
- оральный секс;
- сахарный диабет;
- беременность;
- прием системных антибиотиков, оральных контрацептивов;
- лечение глюкокортикоидами;
- применение средств контрацепции – спиралей, диафрагм, спермицидов.
Хронический кандидоз тяжело вылечить, особенно в сочетании с заболеваниями ЖКТ и ВИЧ. Показано применение противогрибковых средств системного действия (Итраконазол, Флуконазол) в течение 3 дней и местных препаратов в течение 2 недель:
- крем Бутоконазол;
- свечи и влагалищные таблетки Кетоконазол, Сертаконазол, Клотримазол, Миконазол, Нистатин.
Для предупреждения рецидивов пероральные средства применяют однократно в первый день менструации в течение полугода, а местные средства – 1 раз в неделю.
Доброкачественные и злокачественные опухоли
Рак вульвы – редкое заболевание, которое встречается в 2-3% случаев всех злокачественных опухолей половых органов у женщин. Чаще всего наблюдаются карциномы больших половых губ (более 50%), и только в 7% поражаются малые половые губы. Опухоль выглядит в виде бугристой припухлости, язвы или плотного узла в тканях.
Если на половых губах имеется пигментное пятно (родинка), то необходимо обратить внимание на следующие признаки меланомы:
- быстрый рост родинки и увеличение ее плотности;
- изменение цвета;
- появление покраснения (воспаления) вокруг родинки;
- изъязвление родинки, корочки, кровоточивость;
- появление папиллом, трещин;
- увеличение лимфатических узлов.
При выявлении этих симптомов проводятся специальные обследования:
- вульвоскопия;
- биопсия для цитологического и гистологического анализа тканей опухоли;
- УЗИ лимфатических узлов;
- УЗИ брюшной полости и органов малого таза ;
- рентгенография;
- анализы мочи и крови (общий, биохимический, на сифилис и гепатит, группу крови и резус-фактор);
- ЭКГ.
Лечение рака половых губ проводится хирургическим и комбинированным методом (лучевая и химиолучевая терапия).
[youtube]yBEvaMfYYrY[/youtube]
Среди доброкачественных новообразований половых губ наиболее часто встречается фиброма, признаками которой являются:
- появление округлого плотного бугра или полиповидного образования;
- нарушение кровообращения в пораженной ткани – отек, кровоизлияние, некроз;
- болезненность при сильных отеках;
- ощущение инородного тела при больших новообразованиях.
Миома возникает из маточной мускулатуры и через паховый канал выходит в толщу больших половых губ. Размер этих доброкачественных опухолей обычно небольшой, но иногда они достигают несколько килограммов. Лечение в обоих случаях – оперативное.