Предменструальный синдром является признаком нарушения некоторых физиологических процессов в организме. Ухудшение самочувствия перед наступлением месячных кровотечений происходит практически у всех женщин, но если симптомы ярко выражены и приводят к значительному ухудшению качества жизни, то это состояние требует лечения. Корректировку самочувствия можно проводить как с помощью лекарственных средств, так и немедикаментозных мероприятий.
Описание синдрома
Предменструальный синдром (ПМС) – это комплекс симптомов, развивающийся у женщин в период от начала овуляции до менструального кровотечения, после которого негативные проявления исчезают. У каждой пациентки симптомы ПМС индивидуальны, тяжесть и частота состояния могут различаться каждый месяц, но общий характер патологии сохраняется. Начало проявлений наступает не ранее 2 недель до менструации, а период ремиссии составляет не меньше 7-12 дней в месяц.
ПМС до 29 лет встречается у 20% женщин, после 30 лет – у каждой второй, а после 40 лет – у 55%. В более позднем возрасте частота синдрома снижается, а при наступлении менопаузы он полностью исчезает. Проявления ПМС могут временно ослабевать при беременности или сбоях в овуляторном цикле.
У большинства женщин ПМС проходит в легкой форме, у 14-30% наблюдаются умеренно выраженные проявления, у 8-10% пациенток синдром протекает тяжело, приводит к потере трудоспособности. Отдельные симптомы могут появляться в любом возрасте – от первой менструации до менопаузы. Наиболее частыми признаками наступления ПМС являются раздражительность, нервозность, плохое настроение и выраженная боль в нижней части живота. Одним из тяжелых вариантов течения является предменструальное дисфорическое расстройство (ПМДР), при котором превалирует нервно-психическая симптоматика со вспышками гнева и агрессивности.
Предменструальный синдром подразделяют на 3 формы:
- Компенсированная, при которой симптомы исчезают с наступлением месячных и с возрастом не ухудшаются.
- Субкомпенсированная – симптомы проходят к концу менструации. Для этой формы характерно усиление тяжести ПМС в более старшем возрасте.
- Декомпенсированная, при которой синдром длится еще несколько дней после прекращения месячных. Со временем промежутки между ремиссией и ПМС сокращаются.
Так как ухудшение состояния может быть связано и с другими заболеваниями, то основными критериями для постановки диагноза ПМС являются следующие:
- Плохое самочувствие исчезает после начала месячных кровотечений или отсутствует хотя бы в течение 1-2 недель каждого менструального цикла.
- Сохраняется цикличность проявлений, при этом они не являются обострением других патологий и не возникают в период с 5 по 10 день после окончания кровотечения (средняя фолликулярная фаза менструального кровотечения).
- Ухудшение общего состояния является выраженным и требует назначения лечения, что отличает ПМС от «нормальных» предменструальных ощущений.
- ПМС начинается не ранее, чем за 2 недели до менструации в большинстве циклов.
Симптомы
ПМС отличается большим разнообразием симптомов, которых насчитывается более 200. У каждой женщины они проявляются по-разному, с вариативной степенью тяжести и комбинациями. Все симптомы ПМС разделяют на 3 группы:
- Нервно-психические (70-90% женщин):
- раздражительность;
- депрессивное состояние (преобладает в молодом возрасте);
- возбуждение;
- агрессивность (чаще встречается у женщин в перименопаузе).
2. Вегетососудистые отклонения (20-40% пациенток):
- головная боль и головокружения;
- тошнота и рвота;
- метеоризм, боли в животе, диарея или понос;
- онемение рук;
- общая слабость;
- повышенная чувствительность к внешним раздражителям;
- боль в сердце, учащенное сердцебиение;
- повышение или понижение артериального давления.
3. Нарушения обменных и эндокринных процессов (60% женщин):
- увеличение и болезненность молочных желез;
- отеки лица, голеней, пальцев;
- потливость;
- увеличение веса;
- озноб;
- ухудшение памяти и зрения;
- одышка;
- повышение температуры тела при отсутствии воспалительных процессов;
- жажда.
При цефалгической форме заболевания преобладают такие симптомы, как:
- пульсирующая боль в голове, отдающая в глаза;
- тошнота и рвота;
- депрессия;
- боль в сердце и повышенная потливость.
Для кризовой формы характерны следующие расстройства:
- повышение артериального давления;
- ощущение сдавливания за грудиной;
- сердцебиение;
- страх смерти;
- усиление симптомов вечером и ночью, после стресса или при инфекционных заболеваниях.
Существуют также атипичные формы предменструального синдрома, связанные с обострением имеющихся патологий:
- нарушение метаболизма сердечной мышцы;
- интенсивная односторонняя головная боль, сопровождающаяся параличом глазодвигательных нервов;
- воспаление десен, слизистой оболочки рта, изменение вкусовых пристрастий (тяга к спиртным напиткам, сладкому или острому);
- дерматит, угревая сыпь, крапивница, гиперпигментация кожных покровов;
- бронхиальная астма;
- воспаление радужной оболочки глаза;
- патологическая сонливость;
- боль в костях, пояснице, мышцах, суставах.
В зависимости от выраженности и количества симптомов ПМС подразделяют на 2 степени тяжести:
- Легкая – 3-4 симптома, возникающие за 2-10 дней до менструации, наиболее ярко проявляются 1-2 признака.
- Тяжелая – 5-12 симптомов, которые могут возникнуть за 2 недели до месячных, из них резко выражены 2-5 признаков и более.
Наиболее распространенными и тяжелыми признаками предменструального синдрома являются ухудшение настроения, тревожно-депрессивные расстройства и агрессивность.
Причины
Причины предменструального синдрома еще недостаточно изучены. Существует множество теорий, объясняющих его возникновение у женщин:
- Гормональная теория. Согласно этой наиболее общепринятой гипотезе предменструальный синдром возникает из-за нарушения баланса половых гормонов – прогестерона и эстрогена. Их повышенная концентрация приводит к задержке воды в организме, в результате чего возникают отеки, набухают молочные железы, болит голова, изменяется эмоциональное состояние и обостряются сердечно-сосудистые патологии. Большое количество эстрогенов также вызывает увеличение глюкозы в сыворотке крови, что приводит к ощущению усталости. Одной из разновидностей этой теории является научное предположение о том, что предменструальный синдром – это следствие индивидуальной чувствительности к колебаниям уровня половых гормонов в течение менструального цикла. Основным подтверждением данной концепции является отсутствие ПМС у девушек до полового созревания, во время беременности, после хирургического удаления яичников или в постменопаузе у женщин старшего возраста.
- Теория врожденного или приобретенного функционального расстройства центральной нервной системы (неустойчивость гипоталамо-гипофизарно-яичниковой системы). Согласно ей ПМС является результатом взаимодействия между циклическими изменениями уровней биологически активных веществ, вырабатываемых яичниками женщины, нейромедиаторами, передающими нервные импульсы (серотонин, дофамин, эндорфин) и вегетативной нервной системой. Нарушение нормального функционирования вегетативной нервной системы, отвечающей за внутренние органы, дыхание, кровообращение, и приводит к разнообразию симптомов ПМС. Так, дофамин регулирует прием пищи, сексуальное поведение, высшую нервную деятельность (мотивация, обучаемость, координация, память, концентрация). Пониженный уровень вызывает тревожность, депрессию, эмоциональную неустойчивость, нарушения сна и агрессивность.
- Эндокринная теория. Предменструальный синдром у женщин может развиваться на фоне недостаточной выработки гормонов щитовидной железы в сочетании с повышением пролактина в крови. Его уровень увеличивается при стрессах и в ночное время. Даже незначительное колебание количества этого гормона могут вызвать симптомы ПМС. На развитие синдрома также влияют изменения в коре надпочечников.
- Концепция водной интоксикации. В результате нарушения функционирования гормональной системы ренин-ангиотензин-альдостерон, регулирующей кровяное давление и объем крови, происходит задержка жидкости в организме у женщин, страдающих ПМС.
- Аллергическая теория. Согласно этой гипотезе ПМС является результатом гиперчувствительности организма к прогестерону. Доказательством аллергической реакции служит внутрикожная проба с введением половых гормонов в низкой дозе в период от овуляции до менструального кровотечения. Симптомами аллергии являются ухудшение состояния кожи (гиперпигментация, появление угрей, зуд наружных половых органов, сыпь). Отмечается также взаимосвязь между аллергией и предменструальной астмой, болью в молочных железах, расстройствами пищеварения.
- Теория нарушенного обмена микроэлементов – кальция, магния, витамина D и других. У женщин с ярко выраженным ПМС снижено количество кальция в сыворотке крови и моче. У здоровых пациенток перед месячным кровотечением уровень магния в эритроцитах повышается, а страдающих ПМС снижается на 20-40%. Из-за недостатка магния и витамина B6 происходит уменьшение концентрации серотонина и триптофана, что приводит к вегетативным расстройствам. Недостаточное употребление ненасыщенных жирных кислот, витамина C и цинка также могут привести к возникновению этого синдрома.
Факторами риска для возникновения патологического состояния являются:
- генетическая предрасположенность;
- неблагоприятные условия окружающей среды;
- хронические заболевания мочеполовой, пищеварительной и нервной системы;
- наличие психических отклонений – аффективных или тревожных расстройств;
- стрессовые ситуации и слабая устойчивость к ним;
- плохое питание;
- раннее начало менструаций у девочек;
- частые беременности или их отсутствие;
- длительные месячные;
- токсикоз во время беременности;
- выкидыши, аборты;
- низкая физическая активность;
- черепно-мозговые травмы и другие заболевания нервной системы.
Немедикаментозное лечение
Лечение синдрома ПМС начинают со следующих рекомендаций:
- Соблюдение диеты: ограничение соли, сахара, жирных продуктов, спиртных напитков, употребление пищи, богатой клетчаткой (овощи, фрукты, цельное зерно). Прием еды осуществляют небольшими порциями каждые 2-2,5 часа. Такое питание способствует повышению уровня триптофана – предшественника серотонина.
- Активный образ жизни (ежедневные пробежки, ходьба, гимнастика, йога), способствующий улучшению кровообращения, укреплению иммунной системы, повышению устойчивости к стрессам и восстановлению гормонального фона.
- Психотерапия и физиотерапия, налаживание отношений внутри семьи.
Если эти меры не оказывают должного эффекта, то назначают лекарственную терапию, перед которой необходимо пройти обследование для выявления других заболеваний.
Терапия лекарственными средствами
Основными задачами медикаментозной терапии являются уменьшение выраженности симптомов, улучшение самочувствия, восстановление работоспособности женщины. Для лечения ПМС применяют следующие группы препаратов:
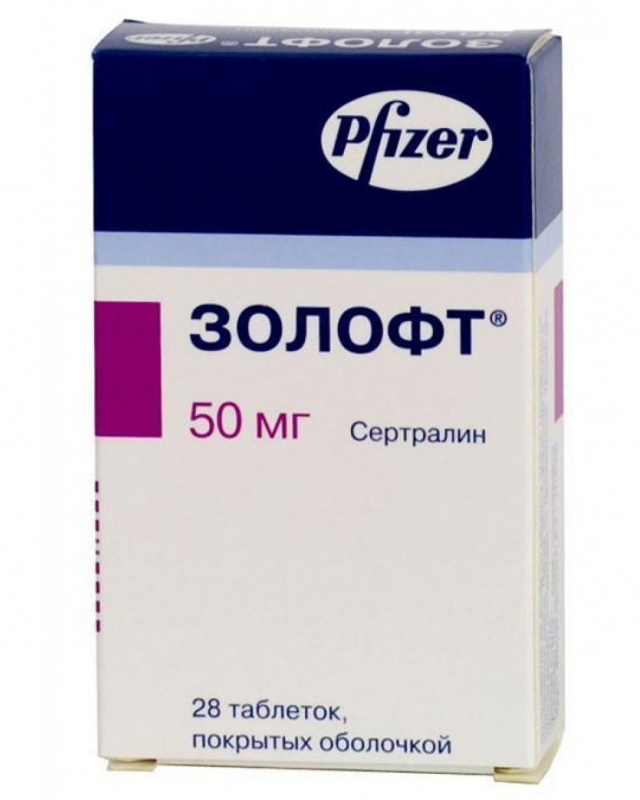
- Селективные ингибиторы обратного захвата серотонина: Сертралин (Золофт), Пароксетин, Флуоксетин, Циталопрам, Венлафаксин, Дулоксетин и другие. Эти средства принимают в течение 3 месяцев или коротким курсом по 3-7 дней перед месячными. Данные лекарства являются препаратами первого эшелона при лечении ПМС, так как для них характерно быстрое наступление эффекта.
- Анксиолитики (препараты противотревожного действия): Алпразолам, Буспирон, Диазепам, Медазепам, Клоназепам, Тетраметилтетраазабициклооктандион.
- Комбинированные низкодозированные эстроген-гестагенные средства: Эстрадиол, Дроспиренон (Лея, Мидиана, Ярина, Анжелик и другие). Применяются для уменьшения психовегетативных симптомов. Эффект достигается за счет стабильной выработки низких доз гормонов. Эти препараты можно использовать не только перорально, но и в виде вагинальных колец (Нова-Ринг). Уменьшение проявлений ПМС происходит в течение 3-6 месяцев.
- Препараты-агонисты гонадотропин-рилизинг-гормона: Гозерелин, Лейпрорелин, Трипторелин, Бусерелин. Применяются при тяжелой форме патологии и неэффективности ингибиторов серотонина и контрацептивных средств.
- Антиэстрогены (для лечения боли в молочных железах): Тамоксифен, Спиронолактон.
- Витаминные препараты и комплексы с содержанием магния, кальция, витамина B6 и марганца. Витамин B6 способствует улучшению синтеза серотонина, а кальций снижает нервно-мышечную возбудимость.
Эффективность комбинированных оральных контрацептивов достигается за счет следующих механизмов:
- подавления функции гипоталамо-гипофизарно-яичниковой системы, уменьшения ее возбудимости;
- снижения концентрации эстрогенов и простагландинов в плазме крови;
- уменьшения выработки надпочечниками гормона альдостерона, как результат – снижения задержки натрия и воды в тканях (что способствует устранению отеков, боли в молочных железах, в нижней части живота, пояснице, голове);
- снижения возбудимости и сократительной активности гладкомышечной мускулатуры.
Медикаментозное лечение, проводимое комплексно, с использованием негормональных и гормональных лекарств, позволяет достичь эффекта в 70% случаев. Если синдром ПМС не купируется, нужно поменять препарат из той же группы, так как восприимчивость к медикаментам у женщин индивидуальна. Если до этого применялась краткосрочная схема приема препарата, то может помочь ежедневный прием лекарства, и наоборот. При появлении побочных эффектов проводят снижение дозировки или переходят на другой аналогичный препарат.
Многие женщины отказываются от лечения из-за увеличения веса при приеме гормонов. В этом случае рекомендуется проводить терапию Дроспиренон-содержащими средствами, не обладающими таким побочным действием. Особую роль в нормализации функций нервной системы играет фолиевая кислота, поэтому желательно пить комбинированные контрацептивы, в составе которых дополнительно присутствуют фолаты (таблетки Джес Плюс, Ярина Плюс).

Так как агонисты гонадотропин-рилизинг гормона обладают выраженными побочными действиями в виде приливов и возможного развития остеопороза, то их назначают только в случае тяжелых проявлений ПМС и доказанной неэффективности других лекарственных средств. Гонадотропин-рилизинг гормон подавляет выработку яичниками половых гормонов, в результате чего наступает «лекарственная менопауза» и уменьшаются симптомы ПМС.

Из растительных средств доказанной эффективностью обладают препараты с содержанием прутняка обыкновенного (Агнукастон, Циклодинон и другие), которые применяются для лечения различных гинекологических заболеваний. Химические вещества, содержащиеся в этом растении, характеризуются эстрогенной активностью, снижают выработку пролактина и восприимчивость дофаминовых рецепторов.