Полноценное здоровье человека невозможно без постоянного выведения из организма продуктов распада питательных веществ, поддержания водно-солевого баланса, очищения крови от лишних токсичных соединений. Для женщины состояние почек имеет особенное значение, поскольку оно непосредственно влияет на способность выносить и родить здорового ребенка. Кроме того, даже незначительная проблема с мочевыделением оказывает существенное влияние на образ жизни и социальную активность.
Перечень болезней почек
Список названий болезней почек достаточно длинный, но у женщин наиболее распространены следующие заболевания:
- пиелонефрит.
- гломерулонефрит.
- мочекаменная болезнь.
- нефроптоз.
- поликистоз почек.
- новообразования почек.
Пиелонефрит
Пиелонефрит — самое распространенное заболевание, по частоте уступающее только инфекциям дыхательной системы, характеризуется воспалением почечных чашек и лоханок, а затем и всей почечной ткани. Женщины обычно подвержены ему намного чаще, потому что бактерии достаточно легко проникают в мочевыводящие пути через короткий мочеиспускательный канал. У мужчин же эта патология возникает как явление вторичное, осложнение имеющихся хронических проблем мочеполовой системы.
Развитию пиелонефрита предрасполагает попадание инфекции в почечную ткань на фоне переохлаждения, переутомления, стресса. Очень часто он возникает вследствие воспаления яичников либо проникновения инфекции, передающейся половым путем (ИППП). Распространен пиелонефрит и у беременных женщин, у которых увеличенная матка создает препятствия оттоку мочи и происходит обострение вялотекущих незаметных процессов в органах мочевыделения.
По характеру течения различают острый и хронический пиелонефрит, по локализации — односторонний и двусторонний. Чаще всего воспалению подвергается правая почка в силу анатомических особенностей и более низкого расположения.
Острый пиелонефрит отличается характерной симптоматикой:
- высокая температура до 40°С с ознобами, чувством разбитости, ломотой в теле;
- интенсивные боли в пояснице, верхней половине живота;
- частое болезненное мочеиспускание;
- тошнота, рвота, потливость, сухость во рту.
Хронический пиелонефрит не обладает столь выраженными признаками, бывают случаи бессимптомного течения болезни. Последнее намного опаснее, потому что патология постепенно выводит почки из строя, не давая пациентке повода обратиться за медицинской помощью.
Заподозрить хронический пиелонефрит можно на основании некоторых симптомов:
- ноющие поясничные боли;
- отеки лица, особенно в утреннее время;
- подъемы артериального давления;
- головные боли, нарушение зрения, шум в ушах.
Без должного лечения хронический пиелонефрит грозит осложнениями в виде сморщивания почки и подъемов артериального давления, если поражены оба органа, то возможно развитие хронической почечной недостаточности.
Диагностика пиелонефрита основывается на общих анализах крови и мочи, определении мочевины и креатинина в биохимическом исследовании крови, УЗИ почек.
Лечение проводится комплексное, в первую очередь антибактериальными препаратами, при выборе которых следует учитывать отсутствие их токсического действия на почечную ткань и чувствительность инфекции к антибиотику. Так как распространенной причиной является кишечная палочка, то терапия осуществляется цефалоспоринами (Цефуроксим, Цефтриаксон) и фторхинолонами (Абактал, Ципрофлоксацин).
Также необходим прием противовоспалительных лекарств (ибупрофен, Мовалис, диклофенак), улучшающих почечное кровообращение препаратов (Курантил, Трентал), мочевых антисептиков (Цистенал, Уролесан, Монурал).
Хронический гломерулонефрит
Хронический гломерулонефрит является следствием вовремя нераспознанного острого воспаления почечных клубочков и поражает в основном подростков и молодых женщин. Причиной обычно становится стрептококковая инфекция после ангины, кариеса, гайморита и др., в воспалительный процесс вовлекаются обе почки. Первые симптомы гломерулонефрита — массивные отеки лица и туловища, изменение цвета мочи до темно-красного, перепады артериального давления, головные боли. При отсутствии лечения он чреват осложнениями: тяжелой гипертонией, анемией, хронической почечной недостаточностью.
Хронический гломерулонефрит хорошо поддается диагностике в случае классического течения заболевания с отеками и гипертонией. В общем анализе мочи определяются белок и эритроциты в большом количестве, лейкоциты и цилиндры. Повышение креатинина и мочевины в биохимическом анализе крови означает прогрессирование хронической почечной недостаточности. Сложнее всего понять присутствие болезни в латентной форме, когда симптомы слабо выражены и в результатах исследований нет значимых изменений. Окончательно решить вопрос позволяет биопсия почечной ткани.
Лечение хронического гломерулонефрита начинается с соблюдения строгого постельного режима и ношения теплой одежды. Поваренная соль полностью исключается из пищевого рациона, суточный объем жидкости корректируется в зависимости от состояния почечной функции. Подавление иммунного ответа организма осуществляется гормональными препаратами в таблетках (преднизолон) или цитостатиками (азатиоприн, Циклофосфан). При хронической почечной недостаточности проводятся сеансы гемодиализа, в тяжелых случаях показана пересадка почки.
Нефроптоз (опущение почки)
Болезнь распространена среди молодых женщин хрупкого телосложения или работающих в условиях тяжелого физического труда, поскольку почечное ложе представлено жировой тканью, и ее недостаточная толщина не в состоянии удержать почку на месте.
Симптомы нефроптоза на первых порах слабо выражены: преобладают боли, интенсивность которых прямо пропорциональна степени опущения почки, вызванные перегибом мочеточника и почечных сосудов. Впоследствии развиваются осложнения в виде образования камней, рецидивирующей инфекции мочевыводящего тракта. Больные нередко в состоянии сами прощупать опущенную почку в животе или тазовой области, что подтверждается на УЗИ и экскреторной урографии.
Консервативное лечение заключается в ношении фиксирующего бандажа и специальной гимнастики. При отсутствии результатов проводится нефропексия — операция по закреплению почки на мышечном лоскуте.
Профилактика нефроптоза направлена на предотвращение стремительного снижения массы тела, ограничение подъема тяжестей и физических упражнений, связанных с бегом и прыжками.
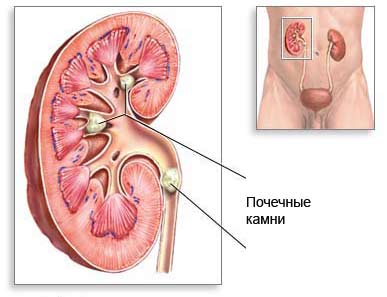
Мочекаменная болезнь
Мочекаменная болезнь — образование камней в почечных лоханках, чаще всего в правой почке. Двустороннее поражение встречается редко — в 10% случаев.
В формировании камней играют роль несколько факторов:
- Климатические условия — в сильную жару происходит избыточная потеря жидкости организмом и увеличение концентрации солей в моче. Если при этом жесткость питьевой воды выше нормы, то вероятность образования камней намного больше. Существует теория, что значительную роль играет поступление витамина Д, и жители регионов с низкой солнечной активностью более подвержены мочекаменной болезни вследствие дефицита данного вещества.
- Режим питания — выделению большого количества солей способствуют еда всухомятку, алкоголь, однообразный и нерегулярный прием пищи. Мясные продукты, консервы и копчености провоцируют образование солей мочевой кислоты (уратов). Молочная и растительная пища ощелачивают мочу и приводят к накапливанию фосфатов. Пряности, маринады, соленья — причина появления оксалатных камней.
- Нарушение эндокринной системы — например, работы паращитовидных желез и обмена кальция, избыток которого выпадает в мочевые кристаллы.
Зачастую мочекаменная болезнь протекает бессимптомно и выявляется случайно. Она проявляется, когда камень перекрывает просвет мочеточника, что обусловлено физическим напряжением, тряской, травмой. Пациент подвергается приступу почечной колики — острой невыносимой боли в пояснице и животе в проекции пораженной почки, отдающей в ногу и половые органы.
Камни в почках выявляются методом УЗИ или экскреторной урографией (введением контрастного вещества в кровь).
Лечение мочекаменной болезни осуществляется врачом-урологом. Сперва проводятся обезболивающие процедуры спазмолитиками и противовоспалительными препаратами (платифиллин, Кетонал). Во избежание осложнений в виде пиелонефрита назначаются антибиотики. Оперативное вмешательство не является срочной мерой и показано только при повторных тяжелых приступах почечной колики. После снятия приступа назначают медикаменты для растворения камней. Для пациентов с двусторонним процессом или крупными камнями эффективен и безопасен метод дистанционной ударно-волновой литотрипсии — локальное действие на область почки сфокусированной электромагнитной волной.
Больным мочекаменной болезнью необходимо соблюдать диету. При уратных камнях исключаются белковые продукты: мясные и рыбные бульоны, жареное и копченое мясо, печень, бобовые, шпинат, щавель. Нежирное мясо можно употреблять 2-3 раза в день, без ограничений разрешаются крупы, молочные продукты, фрукты овощи. Оксалатные камни, наоборот, образуются из растительной пищи, поэтому позволительно есть отварную рыбу и мясо, крупы, мучные и молочные блюда, а из фруктов полезны яблоки, груши, черная смородина, виноград.
Камнеобразование может быть спровоцировано употреблением большого количества поваренной соли, что тоже нужно учитывать в процессе приготовления пищи. Дневная норма жидкости составляет не менее 2 литров при сохранной функции сердца и сосудов; помимо воды полезны брусничные и клюквенные морсы, молоко, чай с медом и лимоном, мякоть арбуза. Из минеральной воды разрешается только столовая, так как в лечебной содержится избыток солей.
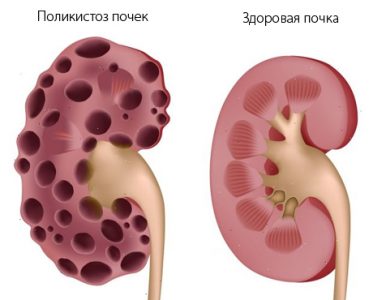
Поликистоз
Поликистоз почек представляет собой наследственное заболевание, характеризующееся двусторонним образованием в почечной ткани множества полостей — кист, которые нарушают ее структуру и служат причиной хронической почечной недостаточности. Заболевание протекает незаметно много лет и выявляется уже на поздних стадиях, когда пациентка достигает среднего возраста. Такое состояние может негативно отразиться на беременности в виде самопроизвольного аборта или внутриутробной гибели плода.
Симптомы поликистоза почек обусловлены увеличением и растяжением их поверхности. Больных беспокоят неприятные ощущения в боку и пояснице при ходьбе, повышенная утомляемость. В некоторых случаях разросшиеся кисты провоцируют кровотечения, гипертонию, образование камней. Болезнь достаточно можно определить еще на приеме у врача при прощупывании через брюшную стенку увеличенной бугристой почки. В дальнейшем диагноз подтверждается на УЗИ и компьютерной томографии почек.
Консервативное лечение поликистоза ограничивается профилактикой и устранением осложнений: пиелонефрита, камней, повышения артериального давления. Если почки перестают справляться с очисткой крови, то необходимы регулярные сеансы гемодиализа. Однако, когда хроническая почечная недостаточность заходит слишком далеко, проблему может решить только пересадка почки.
Профилактики болезни как таковой не существует. Заподозрить наличие поликистоза почек можно при нахождении кист в яичниках, молочной и щитовидной железах, печени либо выявлении подобной патологии у близких родственников.
Опухоли почек
Женщины болеют сравнительно реже, чем мужчины, но в последние годы отмечается рост случаев среди курящих пациенток. До 98% опухолей почек являются злокачественными и имеют три основных симптома:
- Присутствие крови в моче (гематурия) — обычно появляется внезапно и так же исчезает. Такое может повторяться много раз, с периодичностью от нескольких дней до года.
- Наличие опухоли в животе — становится заметным для пациентки на более поздних стадиях, когда образование разрастается до больших размеров.
- Боль в животе и пояснице — свидетельствует о запущенной стадии заболевания, когда опухоль прорастает в окружающую жировую клетчатку и кровеносные сосуды.
Опухоли почки в современных условиях диагностируются быстро при проведении УЗИ, компьютерной или магнитно-резонансной томографии.
Эффект проводимой терапии полностью зависит от своевременного обнаружения проблемы. Лечение на ранних стадиях хирургическое, с полным удалением почки, соседних тканей и лимфоузлов. Опухоли больших размеров подвергаются лучевой или химиотерапии; вопрос, как лечить патологию, определяется возрастом и состоянием пациентки.
Профилактика опухолей почки не отличается от общих принципов предотвращения злокачественных новообразований. Из канцерогенных факторов необходимо устранить курение, алкоголь, малоактивный образ жизни, длительное пребывание под прямыми солнечными лучами.
Как избежать серьезных последствий болезней почек?
Практически любую патологию почек можно выявить на ранних стадиях, когда шансы справиться с болезнью намного выше. Обязательной процедурой для каждой женщины должно быть ежегодное профилактическое посещение терапевта, гинеколога, стоматолога. Анализы крови и мочи, УЗИ почек доступны для жителей любых населенных пунктов, что значительно упрощает диагностику патологических изменений мочеполовых органов.
Женщины с имеющейся хронической болезнью почек состоят на диспансерном учете и обследуются в среднем два раза в год. Серьезного подхода требуют все вопросы, связанные с планируемой или наступившей беременностью, поскольку следует учитывать, выдержат ли почки дополнительную нагрузку, особенно на поздних сроках и в родовом периоде.