Контрацептивные средства: прогресс продолжается
Арзамасцев А.П., Садчикова Н.П.
Кафедра фармацевтической химии
ММА им. И.М. Сеченова
В последние годы меняется отношение населения Российской Федерации к применению средств контрацепции, в особенности к оральным гормональным контрацептивам, внедрение которых в медицинскую практику произошло 40 лет тому назад. Впечатляющие успехи в синтезе новых женских половых стероидных гормонов, а также всесторонние клинические и доклинические исследовании их контрацептивной надежности и безопасности позволили создать низкодозированные препараты, обеспечивающие наиболее удобный метод контрацепции для большинства женщин. По подсчетам специалистов, в мире противозачаточные таблетки принимают около 20% всех женщин детородного возраста, при этом если полностью отказаться от оральных контрацептивов и пользоваться только презервативами, то возникнет 690 000 незапланированных беременностей.
Полагают, что примерно 50% всех беременностей сопровождается или абортами, или нежелательными родами. Самое главное преимущество контрацепции – это улучшение здоровья женщин. Вместе с тем контрацепция помогает решать и важнейшую социальную проблему, связанную с рождением нежеланных детей.
Создание новых более безопасных контрацептивных средств и обеспечение ими населения привело к снижению за последнее десятилетие числа абортов в России c 3 млн 596 тыс. в 1991 г. до 961 тыс. — в 2000 г. Кроме того, применение гормональных контрацептивов сопровождается рядом положительных неконтрацептивных эффектов, выражающихся в снижении риска развития рака яичников и эндометрия, доброкачественных опухолей молочных желез, воспалительных заболеваний тазовых органов, возникновения внематочной беременности, железодефицитных анемий, дуоденальных язв и ревматоидного артрита, а также вероятности развития предменструальных симптомов, дисменореи, эндометриоза и др.
При выборе методов контрацепции учитывают их эффективность, переносимость, безопасность и стоимость. Поэтому важно иметь достоверную и научно доказанную информацию о каждом методе контрацепции. Все контрацептивные средства можно разделить на следующие группы.
- Комбинированные оральные контрацептивы.
- Контрацептивы, содержащие только гестаген.
- Спермицидные контрацептивы.
- Контрацептивные спирали.
- Барьерные средства контрацепции.
Гормональная контрацепция – это наиболее эффективный метод осуществления контроля фертильности (табл. 1).
Таблица 1. Надежность основных методов контрацепции
Индекс Перла, равный 0,2, означает, что за год у 1000 женщин возникнут 2 беременности
или у 500 женщин за 10 лет — 10 беременностей.
Комбинированные оральные контрацептивы
Оральные контрацептивы, содержащие эстроген и гестаген (син. прогестаген, прогестин), представляют собой наиболее эффективные препараты для общего использования. К числу их основных преимуществ относятся:
- надежность;
- защита от абортов;
- защита от внематочной беременности;
- уменьшение смертности, связанной с беременностью.
К дополнительным преимуществам оральной контрацепции относятся:
- уменьшение интенсивности предменструального синдрома — 25%;
- уменьшение воспалительных заболеваний органов малого таза — 50%;
- уменьшение анемии, вызванной недостатком железа, — 25%;
- снижение частоты возникновения доброкачественных опухолей молочной железы — 50%;
- снижение частоты возникновения доброкачественных опухолей яичника — 80%;
- снижение частоты возникновения рака эндометрия и яичников — 50%;
- улучшение состояния кожи (в частности, при андрогенизации);
- уменьшение потери костной массы с возрастом (профилактика остеопороза) и частоты переломов бедра (25%).
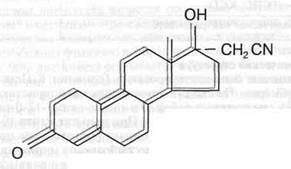
Несмотря на то, что история клинического применения оральных контрацептивов насчитывает всего 40 лет, в этой группе препаратов как ни в какой другой наблюдается значительный прогресс, что требует постоянного внимания к новым разработкам. За этот период содержание гормональных веществ в оральных контрацептивах удалось снизить более чем в 10 раз, не уменьшая при этом их контрацептивную надежность. Если практически все комбинированные оральные контрацептивы в составе эстрогенного компонента содержат этинилэстрадиол (в редких случаях его предшественник местранол) и отличаются только по его дозе, то их гестагенный компонент по своей структуре различен. При классификации этих препаратов, исходя из структуры гестагена, в 80х годах было предложено разделять комбинированные оральные контрацептивы на препараты 1-го (норэтинодрел, нортестостерон, этинодиол, линестренол), 2-го (левоноргестрел) и 3-го (дезогестрел, гестоден, норгестимат) поколения. Однако эта классификация не включает некоторые другие стероиды с гестагенной активностью, применяющиеся с контрацептивной целью. Более того, в последнее десятилетие появились новые оригинальные гестагены — диеногест, дроспиренон — с принципиально новыми свойствами.
Поэтому лучше всего разделять гестагены по химической структуре, которая определяет характер их фармакодинамики и фармакокинетики. Спектр фармакологической активности любого гестагена определяется не только величиной собственно гестагенного эффекта, но и дополнительными влияниями вследствие наличия или отсутствия частичной андрогенной, антиандрогенной, антиминералокортикоидной и глюкокортикоидной активности (табл. 2).
| Таблица 2. Фармакологические свойства прогестерона и некоторых синтетических гестагенов | |||||
| Гестаген (название препарата, его содержащего) | Гестагенная активность | Андрогенная активность | Антиандрогенная активность | Антиминералокортикоидная активность | Кортикоидная активность |
| Прогестерон | + | — | (+) | + | — |
| Дроспиренон (Ярина) | + | — | + | + | — |
| Ципротерона ацетат (Диане35) | + | — | + | — | (+) |
| Дезогестрел (Марвелон, Мерсилон) | + | (+) | — | — | — |
| Диеногест (Жанин) | + | — | + | — | — |
| Гестоден (Логест, Фемоден) | + | (+) | — | (+) | — |
| Левоноргестрел (Микрогинон, Минизистон, Триквилар, Тризистон, Микролют, Мирена) | + | (+) | — | — | — |
| Норгестимат (Силест) | + | (+) | — | — | — |
| + — наличие эффекта; (+) — незначительный эффект в терапевтических дозах; — отсутствие эффекта. | |||||
О наличии или отсутствии перечисленных в табл. 2 дополнительных эффектов гестагенов в сравнении с прогестероном судят по их способности ингибировать или активировать внутриклеточные рецепторы андрогенов, глюкокортикоидов или минералокортикоидов. Из указанных эффектов наиболее важное практическое значение имеют антиандрогенный и антиминералокортикоидный. Первый из них весьма важен для женщин с андрогенизацией и одновременно нуждающихся в контрацепции.
В настоящее время в России разрешен к медицинскому применению только один гестаген с прямым антиандрогенным эффектом — ципротерона ацетат (этот гестаген по конкурентному механизму вытесняет андрогены из участков их связывания с внутриклеточными рецепторами, опосредующими развитие андрогенных эффектов), который в составе комбинированного контрацептивного средства Диане35 позволяет устранить или заметно уменьшить выраженность таких признаков гиперандрогении, как акне, себорея, алопеция и гирсутизм. Кроме того, Диане35 позволяет решать не только косметические проблемы, но и оказывает профилактическое и лечебное действие при синдроме поликистозных яичников, патогенез которого также связан с гиперандрогенемией.
Не менее важное физиологическое значение имеет антиминералокортикоидная активность у некоторых гестагенов (в этом отношении уникален новый гестаген дроспиренон), механизм которой состоит в блокировании связывания эндогенного стероидного гормона альдостерона с минералокортикоидными рецепторами. Эти рецепторы принимают участие в синтезе белков клеток почек, осуществляющих транспорт ионов натрия (следовательно и воды) из первичной мочи обратно в кровеносное русло. В результате нормализации функциональной активности этих рецепторов уменьшается задержка жидкости в организме, что очень важно при приеме комбинированных оральных контрацептивов, так как эстрогенный компонент, наоборот, способствует удержанию воды в организме.

Удачное сбалансированное действие этинилэстрадиола и дроспиренона в составе препарата Ярина на водный обмен способствует стабилизации массы тела или даже ее снижению, а также уменьшает частоту возникновения напряжения молочных желез, отеков и выраженность предменструального синдрома. Кроме того, антиминералокортикоидное действие дроспиренона проявляется дополнительно в ингибировании ренинангиотензиновой системы, что особенно благоприятно для женщин, склонных к гипертонии. Если учесть, что дроспиренону присуща также и определенная антиандрогенная активность, то следует считать, что Ярина в наибольшей степени соответствует физиологии женского организма и способствует сохранению отличного самочувствия и уверенности в себе.
Среди современных гестагенов, разрешенных к применению в России, наиболее сильным и избирательным по своему специфическому фармакологическому действию является гестоден; его создание позволило снизить дозу гестагенного компонента до самой низкой величины и разработать такие комбинированные оральные контрацептивы, как Логест и Фемоден.
Наличие у гестодена некоторого антиминералокортикоидного действия, повидимому, может объяснить меньшую частоту возникновения таких побочных эффектов, как напряжение молочных желез, головные боли, по сравнению с дезогестрелсодержащими контрацептивами.
Однако самое уникальное свойство гестодена заключается в его 100% биодоступности, так как в отличие от дезогестрела и норгестимата нет необходимости в его превращении в активные метаболиты. Благодаря этим особенностям фармакологических свойств гестодена обеспечивается более предсказуемая его концентрация в крови и, тем самым, снижается возможный риск передозировки или, наоборот, недостаточной дозировки препарата, особенно у женщин с низкой или высокой скоростью метаболизма. Высокая биодоступность гестодена очень важна также потому, что только стабильный уровень препарата в крови может обеспечить хороший контроль менструального цикла.
Проведенные клинические исследования действительно показали, что препараты, содержащие гестоден в сочетании с этинилэстрадиолом, по сравнению с дезогестрел и норгестиматсодержащими препаратами, лучше обеспечивают контроль менструального цикла и вызывают меньше побочных эффектов, таких как головная боль, меноррагия, тошнота, рвота, напряжение в молочных железах и др. Эти свойства гестоденсодержащих препаратов имеют важное клиническое значение, так как прекращение приема оральных контрацептивов обычно происходит вследствие возникновения нерегулярных маточных кровотечений, повышения массы тела или мастодинии.
По содержанию эстрогенного компонента до начала 90-х годов было принято комбинированные оральные контрацептивы разделять на высокодозированные (доза этинилэстрадиола ≥ 50 мкг) и низкодозированные (≤ 35 мкг). Однако при снижении дозы этинилэстрадиола до 20 мкг комбинированные контрацептивные препараты с таким содержанием эстрогенного компонента стали называть сверхнизкодозированными или микродозированными.
Добавлeние в состав орального контрацептива эстрогенного компонента приводит к усилению контрацептивного эффекта вследствие усиления способности гестагенов ингибировать выработку гонадотропинов и к лучшему контролю цикла. В то же время эстрогены изменяют синтез белков свертывающей системы и влияют на водный баланс в организме, вызывая задержку жидкости. Поэтому стремление снизить дозу эстрогенного компонента в комбинированных контрацептивах обусловлено желанием создать наиболее безопасный и хорошо переносимый препарат, сохранив при этом его контрацептивную надежность.
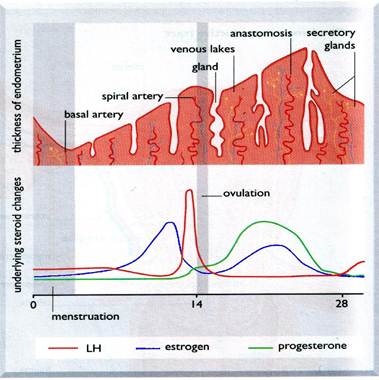
Основной механизм контрацептивного действия комбинированных оральных контрацептивов заключается в ингибировании овуляции (в реализации этого действия эффекты эстрогенного и гестагенного компонента суммируются), что приводит к предотвращению созревания фолликула и подавлению положительной обратной связи между эстрогенами и секрецией лютеинизирующего гормона (ЛГ). В результате происходит ингибирование выработки передней долей гипофиза гонадотропных гормонов ЛГ и фолликулостимулирующего гормона (ФСГ). В нормальном менструальном цикле уровень ФСГ и ЛГ в период с 12-го по 14-й день быстро возрастает, приводя к овуляции. Гестагенный компонент контрацептивов, кроме того, обладает периферическими контрацептивными эффектами, выражающимися в увеличении вязкости цервикальной слизи, что затрудняет попадание сперматозоидов внутрь матки, и в уменьшении способности эндометрия к имплантации.
Следует отметить, что контрацептивный эффект может быть достигнут как эстрогенным, так и гестагенным компонентом в отдельности, но только в комбинации гестагена с эстрогеном удается добиться хорошего контроля менструального цикла. При этом гестаген предохраняет от избыточной пролиферации эндометрия, обусловленной эстрогенами.
Важно подчеркнуть, что снижение дозы этинилэстрадиола до 20 мкг в комбинации с гестоденом не уменьшает надежности контрацептивного эффекта комбинированного гормонального средства, но позволяет понизить риск развития эстрогензависимых побочных эффектов – отеков, изменений реологических свойств крови, напряжения молочных желез и др. Этот клинический факт, однако, нельзя переносить на оральные контрацептивы, содержащие другие гестагены.
Для соблюдения женщиной режима приема орального контрацептивного средства и снижения числа отказов от дальнейшего его использования очень важной является способность препарата обеспечить хороший контроль менструального цикла, в особенности низкую частоту межменструальных кровянистых выделений. Результаты многочисленных клинических исследований продемонстрировали хороший контроль менструального цикла при назначении препарата, содержащего 20 мкг этинилэстрадиола в комбинации с 75 мкг гестодена.
На более высокую способность гестодена по сравнению с дезогестрелом обеспечивать контроль цикла указывают данные о статистически достоверном низком уровне прогестерона и эстрадиола в крови женщин, принимавших отмеченные препараты с указанными гестагенами.
Безопасность и высокая эффективность гестоденсодержащих препаратов были доказаны в многочисленных доклинических и клинических испытаниях. Ежедневная пероральная доза гестодена, необходимая для подавления овуляции (основного механизма, обусловливающего контрацептивный эффект), является наименьшей — 0,03 мг/день, по сравнению с другими производными 19-нортестостерoна, используемыми в современных гормональных контрацептивах: дезогестрелом (0,06 мг/день), норгестиматом (0,2 мг/день), левоноргестрелом (0,05 мг/день) и норэтистерона ацетатом (0,5 мг/день). При этом следует подчеркнуть, что именно эти данные, полученные в целом организме, а не в экспериментах in vitro, отражают истинную активность перечисленных гестагенов.
Результаты экспериментов, проводимых in vitro, причем на тканях экспериментальных животных, а не человека, имеют определенное значение лишь для понимания отдельных аспектов механизма действия гестагенов, но их нельзя использовать как обоснование преимущественного выбора того или иного контрацептивного средства, и не только с точки зрения контрацептивной эффективности и их переносимости, но и наличия у них дополнительных лечебных эффектов (терапия андрогензависимых заболеваний, предохранение от злокачественных и воспалительных заболеваний эндометрия и др.).
Последние исследования механизмов противоопухолевого действия гормональных контрацептивов показали, что в его основе лежит способность гестагенного компонента (в частности, левоноргестрела) вызывать апоптоз в эптелиальных клетках яичников, и чем выше гестагенная активность препарата и доза гестагена, тем выше его способность предохранять от развития рака яичников (Habeck M., 2001). Cледовательно, открываются новые возможности в научно обоснованном применении гормональных контрацептивов для борьбы с одним из самых опасных заболеваний у женщин (ежегодно в мире от рака яичников погибает около 100 000 женщин).
В 1995 году в клиническую практику была внедрена новая эстроген/гестагенная комбинация, содержащая в качестве гестагенного компонента диеногест, относящийся к группе эстранов (13-метил-гонанов). Особым преимуществом этого гестагена является его антиандрогенная активность, поскольку другим гонанам присуща противоположная андрогенная активность. В отличие от них, диеногест не ингибирует активность цитохрома Р450 в микросомах печени крыс и не связывается со специфическими транспортными белками крови — глобулинами, переносящими половые стероиды и глюкокортикоиды. Следовательно, диеногест, объединяя в себе наиболее благоприятные свойства прегнанов (наличие антиандрогенной активности) и 19-норстероидов (высокая гестагенная активность), отличается оптимальными фармакокинетическими параметрами (время полувыведения — 9 час) и отличной переносимостью.
В настоящее время в России разрешены для медицинского применения два гормональных препарата, содержащих диеногест, — комбинированный контрацептив Жанин и средство для гормонозаместительной терапии Климодиен.
Жанин — это современный низкодозированный пероральный контрацептив со взаимно уравновешенным соотношением эстрогена и гестагена. Доза 30 мкг этинилэстрадиола гарантирует очень хорошую стабильность цикла. Жанин отличается высокой контрацептивной надежностью и переносимостью благодаря метаболической нейтральности диеногеста. Применение Жанина не приводит к статистически значимым изменениям массы тела. Отсутствие андрогенных эффектов в сочетании с антиандрогенными свойствами диеногеста оказывает влияние на кожу и волосы.

Производные прегнана (прогестерона) обладают гестагенным действием и, как правило, не оказывают ни значимого эстрогенного, ни андрогенного влияния на организм. Однако некоторые другие свойства этой группы гестагенов оказались очень важными для их клинического использования. В частности наличие у ципротерона ацетата выраженной антиандрогенной активности, обусловленной прямой блокадой андрогенных рецепторов и ингибированием превращения тестостерона в более активный андроген 5-бета-дигидротестостерон, в дополнение к другим механизмам, свойственным и другим комбинированным контрацептивам (повышение уровня глобулина, связывающего половые стероиды, ингибирование синтеза андрогенов в яичниках вследствие угнетения секреции гонадотропинов гипофизом), позволило создать комбинированный контрацептивный препарат Диане35, который показан также и для лечения андрогензависимых заболеваний — акне, себореи, алопеции и гирсутизма. У нас в стране, как и во многих странах мира, этот препарат завоевал большую популярность и его применение растет с каждым годом.
Поиск ученых в области новых гестагенов привел к созданию еще одного уникального соединения, названного дроспиреноном, который является аналогом антагониста альдостерона спиронолактона и обладает, также как и прогестерон, антиминералокортикоидным и антиандрогенным эффектами. Благодаря этому дроспиренон снижает способность эстрогенов стимулировать действие альдостерона, который вызывает задержку натрия и воды в организме, повышая массу тела. Кроме того, наличие у дроспиренона антиандрогенной активности приводит к снижению проявлений акне, себореи и улучшению состояния кожи.
Поскольку в ходе менструального цикла происходят колебания содержания эстрадиола и прогестерона в крови, ученые попытались разработать такие режимы приема оральных контрацептивов, которые бы в наибольшей степени приближались к физиологическим изменениям гормонального фона. В результате появились двухфазные и трехфазные препараты, из которых достаточно широко распространены лишь трехфазные контрацептивы — Триквилар (синоним ТриРегол), Тризистон, ТриМерси. Однако отсутствие сравнительных рандомизированных клинических исследований этих препаратов не дает оснований утверждать о преимущественном выборе какого-либо из них. Тем не менее следует отметить, что суммарная цикловая доза гормонов у Триквилара (ТриРегола) или Тризистона ниже, чем у ТриМерси. Существующие данные о фармакологических свойствах этих трехфазных препаратов не позволяют говорить о возможности каких-либо преимуществ последнего.
Наиболее распространенные комбинированные контрацептивные гормональные препараты представлены в табл. 3.
| Таблица 3. Монофазные комбинированные гормональные контрацептивы |
|||
| Торговое название (синоним) | Производитель | Название гормонов и их доза | Комментарии |
| Логест | Sсhering AG | Гестодена 75 мкг и этинилэстрадиола 20 мкг | 1 драже ежедневно в течение 21 дня; последующие курсы приема препарата повторяются после 7 дневного перерыва |
| Мерсилон (Новинет)* | Organon (Gedeon Richter) | Дезогестрела 150 мкг и этинилэстрадиола 20 мкг | 1 таблетка ежедневно в течение 21 дня с последующим 7 дневным перерывом |
| Фемоден | Sсhering AG | Гестодена 75 мкг и этинилэстрадиола 30 мкг | 1 таблетка ежедневно в течение 21 дня; последующие курсы приема препарата повторяются |
| Марвелон (Регулон) | Organon (Gedeon Richter) | Дезогестрела 150 мкг и этинилэстрадиола 30 мкг | 1 таблетка ежедневно в течение 21 дня; последующие курсы приема препарата повторяются после 7 дневного перерыва, в течение которого таблетки не принимаются |
| Минизистон | Jenapharm компания группы Schering AG | Левоноргестрела 125 мкг и этинилэстрадиола 30 мкг | По 1 драже в сутки в течение 21 дня, затем 7 дневный перерыв |
| Микрогинон (Ригевидон) | Schering AG (Gedeon Richter) | Левоноргестрела 150 мкг и этинилэстрадиола 30 мкг | 1 драже ежедневно в течение 21 дня; последующие курсы приема препарата повторяются после 7 дневного перерыва |
| Диане 35 | Schering AG | Ципротерона ацетата 2 мг и этинилэстрадиола 35 мкг | Показан женщинам, нуждающимся в контрацепции, а также страдающим андрогензависимыми заболеваниями: акне, гирсутизмом, себореей, андрогенетической алопецией, синдромом поликистозных яичников. Внутрь по 1 драже в течение 21 дня; затем перерыв на 7 дней |
| Жанин | Jenapharm компания группы Schering AG | Диеногеста 2 мг и этинилэстрадиола 30 мкг | Особенно полезен женщинам с угревой сыпью (акне), себореей, гирсутизмом и андрогенетической алопецией. Внутрь по 1 драже в течение 21 дня; затем перерыв на 7 дней |
| Демулен | Searle Pharma | Этининодиола диацетата 1 мг и этинилэстрадиола 35 мкг | 1 таблетка в сутки в течение 21 дня; затем перерыв на 7 дней |
| Силест | Janssen Cilag | Норгестимата 250 мкг и и этинилэстрадиола 35 мкг | 1 таблетка ежедневно в течение 21 дня; последующие курсы приема препарата повторяются после 7 дневного перерыва |
| Нон-Овлон | Jenapharm компания группы Schering AG | Норэтистерона ацетата 1 мг и этинилэстрадиола 50 мкг | Для контрацепции по 1 драже в сутки в течение 21 дня, затем 7 дневный перерыв и новый цикл. При функциональных расстройствах доза подбирается врачом |
| Овидон | Gedeon Richter | Левоноргестрела 250 мкг и этинилэстрадиола 50 мкг | Внутрь с целью контрацепции по 1 таб. в течение 21 дня. В лечебных целях дозу и схему лечения подбирают индивидуально |
| Трехфазные комбинированные контрацептивы | |||
| Триквилар (Три Регол) | Schering AG (Gedeon Richter) | 6 драже содержат левоноргестрела 50 мкг и этинилэстрадиола 30 мкг; 5 драже — 75 мкг и 40 мкг; 10 драже — 125 мкг и 30 мкг каждое | Внутрь по 1 драже ежедневно в течение 21 дня (вначале светло коричневые, далее белые, потом драже цвета охры), затем 7 дневный перерыв |
| Тризистон | Jenapharm компания группы Schering AG | 6 драже содержат этинилэстрадиола 30 мкг и левоноргестрела 50 мкг; 6 драже -этинилэстрадиола 40 мкг и левоноргестрела 75 мкг; 9 драже — этинилэстрадиола 30 мкг и левоноргестрела 125 мкг | По 1 драже в сутки в течение 21 дня: первые 6 дней (начиная с первого дня цикла) принимают красно коричневые драже, с 7 по 12 день — белые, с 13 дня — бежевые, затем делают 7 дневный перерыв |
| Три Мерси | Organon (Gedeon Richter) | 7 таблеток содержат 35 мкг этинилэстрадиола и 50 мкг дезогестрела; 7 таблеток — 30 мкг этинилэстрадиола и 100 мкг дезогестрела; 7 таблеток — 30 мкг этинилэстрадиола и 150 мкг дезогестрела | По 1 таблетке в сутки в течение 21 дня, затем делают 7 дневный перерыв |
Выбрать тот или иной препарат в каждом случае должен только врач в соответствии с состоянием здоровья женщины, учитывая ее гормональный профиль. Каждой женщине следует выбрать препарат с такими минимальными дозами эстрогена и гестагена, которые обеспечат хороший контроль цикла и будут вызывать минимальные побочные эффекты. В настоящее время самым низкодозированным комбинированным гормональным средством является Логест (20 мкг этинилэстрадиола, 75 мкг гестодена), который наряду с надежным контрацептивным действием отлично контролирует цикл и обладает наименьшим влиянием на обмен липидов и углеводов, а также массу тела. Такие свойства Логеста позволяют рекомендовать его как препарат выбора для подростков и юных женщин для контрацепции после аборта и для женщин позднего репродуктивного возраста, а также при курении и наличии сахарного диабета.
-
Препараты, содержащие 20 микрограмм этинилэстрадиола (Логест, Мерсилон), в особенности подходят тучным или немолодым женщинам. Рекомендуется, однако, чтобы комбинированные оральные контрацептивы не применялись женщинами старше 50 лет; им следует использовать альтернативные способы контрацепции.
Препараты, содержащие 30 или 35 мкг этинилэстрадиола (Жанин, Фемоден, Марвелон, Микрогинон, Минизистон, Диане35, Силест) в монофазных или 30/40 мкг (Триквилар, Тризистон, ТриМерси) — в трехфазных препаратах, подходят для широкого применения, однако порядок приема трехфазных препаратов несколько более сложный посравнению с эквивалентными монофазными средствами, они слабее ингибируют выработку гонадотропинов и их прием может приводить к развитию кист яичников при недостаточности эндогенных женских половых гормонов.
Монофазные препараты лучше назначать женщинам, имеющим более высокий уровень эндогенных эстрогенов по отношению к прогестерону, а трехфазные средства — женщинам с относительным дефицитом эндогенных эстрогенов.
Имеются сведения о том, что такие гестагены, как гестоден, дезогестрел и норгестимат, в комбинации с этинилэстрадиолом в меньшей степени влияют на обмен липидов, чем этинодиол, левоноргестрел и норэтистерон в комбинации с этинилэстрадиолом. Гестоден и дезогестрел могут применяться женщинами, у которых наблюдаются побочные эффекты (такие как появление акнеподобных высыпаний, головная боль, депрессивные состояния, увеличение массы тела, мастодиния и нерегулярные маточные кровотечения) гестагенов с выраженной андрогенной активностью. Однако женщинам, которые собираются использовать гормональные препараты, следует обязательно сообщать, что применение современных препаратов, содержащих дезогестрел и гестоден, не исключает риска, связанного с венозной тромбоэмболией при наличии врожденных нарушений в системе свертывания крови.
Среди женщин, использующих оральные контрацептивы, существует повышенный риск развития венозной тромбоэмболии, но степень этого риска значительно меньше, чем, например, степень риска развития венозной тромбоэмболии, вызванной беременностью (приблизительно 60 случаев развития венозной тромбоэмболии на 100 000 беременностей). Во всех случаях риск развития венозной тромбоэмболии увеличивается с возрастом и в присутствии других факторов риска (например, в случае ожирения).
Частота развития венозной тромбоэмболии среди здоровых небеременных женщин, которые не принимают оральные контрацептивы, приблизительно 5 случаев на 100 000 женщин в год. Для тех женщин, которые используют комбинированные оральные контрацептивы, содержащие левоноргестрел, этот показатель составляет приблизительно 15 случаев на 100 000 женщин, применяющих препараты в течение года. Абсолютное значение степени риска развития венозной тромбоэмболии среди женщин, использующих комбинированные оральные контрацептивы, содержащие низкие дозы эстрогенов и современные гестагены (гестоден или дезогестрел), очень мало и значительно ниже риска развития венозной тромбоэмболии, связанной с беременностью. Тем не менее каждая женщина должна быть информирована о существовании относительного риска развития тромбоэмболий, и выбор контрацептивного препарата должен осуществляться врачом, с учетом всех индивидуальных особенностей женщины.
Среди женщин, принимающих комбинированные оральные контрацептивы, существует небольшое увеличение степени риска заболеть раком молочной железы; этот относительный риск может быть полностью или частично связан с более ранним диагнозом. Наиболее значимым фактором риска оказывается возраст, в котором прекращается использование контрацептивов, по сравнению с продолжительностью применения; риск заболевания раком молочной железы постепенно снижается в течение 10 лет после прекращения приема контрацептивных препаратов, а после 10 лет с момента прекращения приема контрацептивных препаратов никакого повышенного риска не наблюдается. Следует тщательно взвешивать возможность незначительного увеличения риска заболевания раком молочной железы и выгод, связанных с приемом гормональных контрацептивов, в том числе принимать во внимание их защитный эффект от развития раковых образований яичника и эндометрия при выборе терапии или лечения.
В специальной литературе можно найти больше информации о всех аспектах применения гормональных контрацептивов, в первую очередь их лечебном действии. В этой области продолжаются исследования, направленные на уточнение всех деталей их безопасности и положительных свойств для здоровья (защита от внематочной беременности, снижение риска рака яичников, матки, толстой кишки, кист яичников, андрогензависимых заболеваний кожи, воспалительных заболеваний органов малого таза, доброкачественных заболеваний молочной железы, переломов костей, ревматоидных заболеваний).
Экстренная контрацепция. Для проведения экстренной контрацепции применяют два гормональных метода, в которых применяется либо только левоноргестрел, либо комбинированный препарат, содержащий этинилэстрадиол с левоноргестрелом. Оба способа эффективны, если первая доза препарата принимается в течение 72 часов (3 дней) после полового акта, прошедшего без контрацепции; прием первой дозы необходимо проводить настолько быстро после полового акта, насколько это возможно — чем раньше применяется препарат, тем выше эффективность контрацепции.
Оба метода могут применяться и спустя более чем 72 часа после полового акта, прошедшего без контрацепции (неутвержденная схема использования), однако в этом случае гарантии эффективной контрацепции отсутствуют.
Левоноргестрел принимается по следующей схеме. После приема первой таблетки (750 мкг) через 12 часов принимается следующая таблетка. Экстренная контрацепция с использованием гормональных препаратов, содержащих только левоноргестрел, оказывает меньшее число побочных эффектов по сравнению с экстренной контрацепцией с использованием комбинированных препаратов.
При использовании комбинированного гормонального метода контрацепции (метод Юзпе) необходимо принять две таблетки, каждая из которых содержит 50 мкг этинилэстрадиола и 250 мкг левоноргестрела, после чего через 12 часов принять еще 2 таблетки.
Для целей экстренной контрацепции выпускается препарат Постинор (Gedeon Richter), каждая таблетка которого содержит левоноргестрела 750 мкг, в упаковке 4 таблетки.
Следует отметить, что в экстренных случаях использование внутриматочных спиралей является более эффективным средством контрацепции по сравнению с гормональной контрацепцией. Медная внутриматочная спираль может быть введена в матку в течение 120 час (5 дней) после незащищенного полового акта.
Контрацептивы, содержащие только гестаген. Эта группа препаратов в свою очередь состоит из 3 подгрупп.
- Оральные контрацептивы, содержащие только гестаген.
- Парентеральные контрацептивы, содержащие только гестаген.
- Внутриматочные контрацептивы, содержащие только гестаген.
Оральные контрацептивы, содержащие только гестаген. Оральные контрацептивы, содержащие только гестаген, являются приемлемой альтернативой в тех случаях, когда применение эстрогенов противопоказано (в том числе для женщин с венозным тромбозом или предрасположенностью к венозному тромбозу). Однако оральные контрацептивы, содержащие только гестаген, менее надежно предохраняют от беременности (табл. 1), чем комбинированные препараты.
Оральные контрацептивы, содержащие только гестаген, приемлемы для женщин старшего возраста, для много курящих женщин и для тех, которые страдают гипертензией, болезнями сердечных клапанов, сахарным диабетом и мигренью. В случае использования оральных контрацептивов, содержащих только гестаген, более частым является появление нерегулярности менструальных кровотечений (олигоменорея, меноррагия), но при использовании препаратов в течение длительного времени эта нерегулярность постепенно исчезает.
Самым низкодозированным гестагенным препаратом является Микролют (Schering AG), каждое драже которого содержит 30 мкг левоноргестрела, в блистере с календарной шкалой 35 шт.
В России и некоторых других странах известен также более высокодозированный препарат Эксклютон (Organon), в состав которого входит линистренол (500 мкг).
Парентеральные контрацептивы, содержащие только гестаген . Инъекционная форма гестагена длительного действия медроксипрогестерона ацетата (Депо Провера, Pharmacia; суспензия для инъекции 150 мг/мл, флакон или шприц разовый, 1 мл, либо суспензия для инъекции 500 мг/3,3 мл, флакон 3,3 мл, либо суспензия для инъекций 1000 мг/6,7 мл, флакон 6,7 мл) вводится внутримышечно. Она настолько же эффективна, как и комбинированные оральные препараты, но из за ее пролонгированного действия эту форму контрацептивов никогда нельзя применять без детальной консультации, основанной на рекомендациях изготовителя.
Такая форма гормональной контрацепции может использоваться как для непродолжительной, так и для продолжительной контрацепции для женщин, которые согласны с тем, что после прекращения контрацепции будет высокая вероятность нарушения периодичности менструальных кровотечений и возвращение в фертильное состояние произойдет не сразу, а с возможной задержкой. Более длительное возвращение к фертильному состоянию и нарушения менструального цикла после окончания использования этого вида контрацепции возможны и вероятны, но свидетельств перманентной потери плодовитости нет.
Сообщалось о тяжелых кровотечениях у пациенток, которые использовали медроксипрогестерона ацетат непосредственно в послеродовом периоде (лучше всего первую дозу вводить с задержкой в 5-6 недель после рождения ребенка). Если женщина не кормит грудью, первую инъекцию можно сделать в пределах 5 дней после родов (но она должна быть обязательно предупреждена, что в этом случае возможны сильные и длительные кровотечения).
Имеются сведения о снижении уровня минерализации костного скелета при использовании препарата, содержащего медроксипрогестерона ацетат.
Внутриматочные контрацептивы, содержащие только гестаген. В настоящее время разработана внутриматочная система (Мирена, Sсhering AG, представляет собой Т-образное пластиковое устройство с полидиметилсилоксановым резервуаром, из которого выделяется левоноргестрел со скоростью 20 мкг/24 часа, эффективно действует в течение 5 лет), способная высвобождать гестаген левоноргестрел непосредственно в полость матки. Поэтому оказываемый гормональный эффект по большей части является локальным и включает предотвращение пролиферации клеток эндометрия, сгущение секрета шейки матки, затрудняющее выполнение функций сперматозоидов, а также подавление овуляции у некоторых женщин (в некоторых циклах).
Физическое присутствие системы в матке также оказывает небольшой дополнительный контрацептивный эффект. Фертильность полностью возвращается сразу же после удаления системы.
Система имеет преимущества по сравнению с медными внутриматочными контрацептивами, которые заключаются в отсутствии дисменореи и уменьшении объемов кровопотери, что способствует повышению уровня гемоглобина и запасов железа в организме. Существуют также доказательства того, что при использовании Мирены уменьшается частота воспалительных процессов малого таза (особенно среди самых молодых возрастных групп, у которых риск развития воспалительных заболеваний выше всего) и фиброидных образований.
Установлена высокая эффективность Мирены при лечении гиперплазии эндометрия. Кроме того, поскольку гестаген высвобождается в непосредственной близости от мишеней основного контрацептивного воздействия (цервикальная слизь и эндометрий), обычные побочные эффекты, связанные с применением гестагена, менее вероятны, в частности препараты, индуцирующие активность ферментов, вряд ли будут оказывать сильное влияния на эффект контрацепции. Такой способ контрацепции может быть выбран женщинами, у которых менструация носит очень тяжелый характер. Поскольку возможно образование функциональных кист яичника (обычно бессимптомных и чаще всего спонтанно проходящих), рекомендуется осуществлять ультразвуковой контроль за их возникновением.
Важно подчеркнуть, что стоимость препарата Мирена не выше современных оральных контрацептивов, если рассчитать их стоимость за 5 лет.
Внутриматочные спирали. Внутриматочные спирали подходят для женщин старшего возраста, которые уже рожали, и как метод контрацепции второй линии для молодых женщин, которые должны быть тщательно обследованы, потому что в этом случае имеется повышенный фоновый риск развития инфекционных заболеваний органов малого таза.
Для снижения побочных эффектов были созданы меньшие по размеру спирали. Спирали состоят из пластмассового носителя, прочно связанного с медной проволокой или оснащенного медными полосками; некоторые варианты имеют также центральный стержень, выполненный из серебра, чтобы предотвратить фрагментацию медных частей.
Согласно имеющимся рекомендациям, любая медная внутриматочная спираль, которая была введена женщине старше 40 лет, может оставаться в матке до менопаузы.
В Российской Федерации разрешены следующие внутриматочные контрацептивные спирали:
- Коппер-Т КУ-380-А (Schering AG, устройство Т-образной формы из гибкого полиэтилена с нанесенным слоем меди общей площадью 380 мм 2 ; размер спирали: вертикальный — 36 мм, горизонтальный — 32 мм; замена каждые 6 лет);
- Мультилоад КУ-375 (Organon, представляет собой внутриматочную спираль, поверхность которой размером 375 мм 2 покрыта медью, с вертикальным стержнем высотой приблизительно 3,5 см; замена каждые 5 лет);
- Нова-T КУ-200-АГ (Leiras, Финляндия, компания группы Sсhering AG, внутриматочная спираль, медная проволока с серебряным ядром, площадь по верхности приблизительно 200 мм 2 , намотана на вертикальный стержень Т-образной несущей конструкции, изготовленной из пластика, содержит сернокислый барий для рентгеноконтрастности; замена каждые 5 лет).
Спермицидные контрацептивы. Спермицидные контрацептивы являются полезным, дополнительным способом контрацепции, однако они не обеспечивают адекватного уровня защиты в случае, если используются самостоятельно (кроме тех случаев, в которых уровень фертильности уже значительно снижен). Они пригодны для использования совместно с барьерными методами. Спермицидные контрацептивы содержат два компонента: вещество, разрушающее сперматозоиды (спермицид), и носитель, который сам по себе также может обладать некоторым ингибирующим действием на активность сперматозоидов. Такие средства, как вазелин, детское масло и приготовленные на масляной основе влагалищные и ректальные препараты, вероятнее всего могут повредить презервативы и контрацептивные диафрагмы, сделанные из латекса каучука, и тем самым могут снизить их протективные свойства как в смысле барьерных методов контрацепции, так и как защитного средства от болезней, передающихся половым путем.
Рассмотрев все основные современные методы контрацепции, можно видеть, что выбор их достаточно широк и в каждом случае можно сделать адекватный выбор. Наиболее надежными и удобными контрацептивными средствами в настоящее время остаются оральные гормональные средства. Все расширяющееся применение таких препаратов, несомненно, будет способствовать сохранению здоровья женщин и гармонизации семейных отношений.