По статистике на 2017 год, в мире бесплодием страдают в среднем от 2 до 10% населения. В России этот показатель составляет около 15%. Брак считается бесплодным, если беременность не наступает после года регулярной половой жизни без использования средств контрацепции. При этом она наблюдается как со стороны женщины, так и мужчины, но особое внимание отдается именно женскому бесплодию.
Женское бесплодие — это неспособность половозрелой женщины зачать ребенка. Причин этому явлению очень много, основными из которых являются проблемы со здоровьем. Для восстановления детородной функции порой требуется длительное лечение, а в тяжелых случаях хирургическое вмешательство или искусственное оплодотворение.
Классификация и причины
Женское бесплодие имеет несколько видов:
- Первичное — отсутствие в анамнезе женщины беременности с момента начала половой жизни.
- Вторичное — бесплодие на фоне имеющихся в прошлом беременностей. Оно диагностируется в случае невозможности женщины повторно забеременеть после аборта, родов или внематочной беременности.
- Абсолютное — связано с необратимыми процессами в половых органах, приведших к невозможности зачатия (аномалии развития внутренних половых органов, их отсутствие или удаление хирургическим путем, нарушение функции маточных труб и их непроходимость).
Причины бесплодия у женщин:
| Вид | Причины |
| Первичное |
|
| Вторичное |
|
Основные клинические формы бесплодия у женщин:
- Эндокринная, или ановулярная.
- Трубно-перитонеальная.
- Маточная.
- Иммунная.
Эндокринное бесплодие
В основе этой патологии лежит нарушение менструального цикла вследствие гормонального дисбаланса. Характерной чертой служит ановуляция (отсутствие овуляции), то есть неспособность зрелой яйцеклетки покинуть яичник или ее невызревание.
Основными формами ановулярного бесплодия являются:
- Гонадотропная недостаточность.
- Недостаточность яичников.
- Синдром поликистозных яичников.
Его причинами служат:
- Гипотиреоз — заболевание щитовидной железы, сопровождающееся снижением уровня ее гормонов (трийодтиронина и тироксина).
- Чрезмерная выработка гипофизом гормона пролактина (гиперпролактинемия).
- Низкий уровень прогестерона в крови.
- Воспалительные заболевания и опухолевидные процессы в яичниках.
- Патологии и травмы гипоталамо-гипофизарной области.
Эндокринное бесплодие составляет порядка 40% среди всех случаев неспособности зачатия у женщин.
Гонадотропная недостаточность
Патология заключается в нарушении процесса овуляции посредством недостаточного содержания в крови гонадотропных гормонов — фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ), а также эстрадиола. У женщин, страдающих отсутствием овуляции, она встречается практически в 20% случаев.
Различают две формы недуга:
- Гипофизарную — вследствие нарушения работы гипофиза.
- Гипоталамическую — дисфункция гипоталамуса.
Степени тяжести заболевания:
| Степень | Уровень ФСГ, МЕ/л | Уровень ЛГ, МЕ/л | Уровень эстрадиола, пмоль/л |
| Легкая | От 1,75 до 3 | От 3 до 5 | От 50 до 70 |
| Средняя | От 1 до 1,75 | От 1,5 до 3 | От 30 до 50 |
| Тяжелая | Менее 1 | Менее 1,5 | Менее 30 |
Причинами гонадотропной недостаточности являются:
- аменорея психогенного характера на фоне стресса;
- резкая потеря веса;
- нейроинфекции;
- мутации генов.
Симптомы заболевания:
- высокий рост с длинными верхними и нижними конечностями;
- недостаточность оволосения в подмышках и на лобке;
- недоразвитие половых губ и молочных желез;
- уменьшение величины яичников и матки;
- отсутствие менструаций (аменорея).
Недостаточность яичников
Это форма бесплодия характеризуется нарушением работы яичников. Она заключается в нарушении созревания фолликулов или их полном отсутствии при гормональной стимуляции гонадотропинами.
Формы яичниковой недостаточности:
- Синдром истощения яичников — преждевременное увядание функций яичников и наступление климакса.
- Синдром резистентных яичников — отсутствие чувствительности органов к стимуляции гонадотропинами.
- Синдром Шерешевского — Тернера, или дисгенезия гонад — аномалии хромосом, характеризующиеся резким недоразвитием гонад (органов, продуцирующих половые клетки).
Симптомы недостаточности яичников:
| Форма | Признаки |
| Синдром истощения яичников |
|
| Синдром резистентных яичников |
|
| Синдром Шерешевского — Тернера |
|
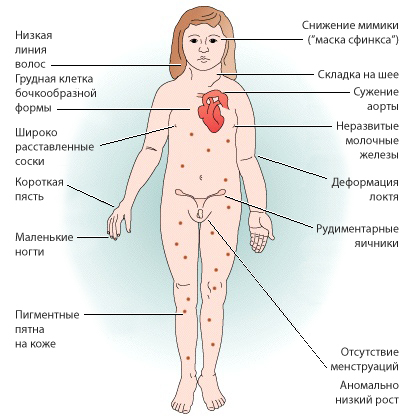
У женщин, страдающих аменореей, синдром резистентности и истощения яичников встречается в 10% случаев. Синдром Шерешевского — Тернера возникает у 1:10 тыс. новорожденных.
Синдром поликистозных яичников
Это заболевание имеет второе название — синдром Штейна — Левенталя. В основе лежит нарушение работы яичников, коры надпочечников, поджелудочной железы, гипофиза и гипоталамуса.
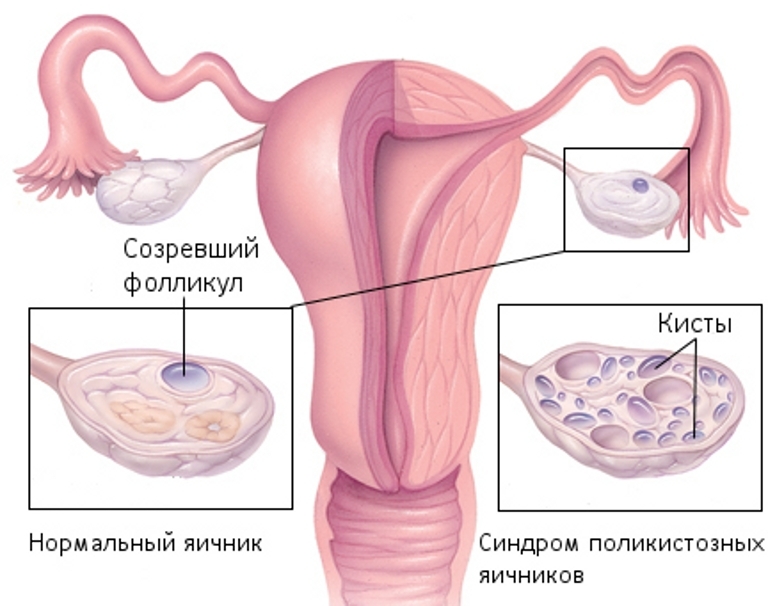
Проявлениями синдрома служат:
- Нарушение менструального цикла, сопровождающееся:
- олигоменореей — патология, характеризующаяся короткими менструациями и длинным менструальным циклом;
- вторичной аменореей — прекращение менструаций более чем на полгода при сформировавшемся менструальном цикле у женщин репродуктивного возраста;
- дисфункциональные маточные кровотечения — кровотечения, не связанные с заболеваниями матки, менструациями и беременностью.
- Хроническое отсутствие овуляции.
- Повышенная выработка яичниками и надпочечниками мужских половых гормонов-андрогенов.
- Кистозные изменения в яичниках.
- Бесплодие.
- Избыточное оволосение у девушек по мужскому типу, при этом волосы длинные, жесткие и темные (гирсутизм).
- Излишняя масса тела.
Патология затрагивает от 8 до 15% женщин детородного возраста. Причиной бесплодия СПКЯ выступает в более чем 20% случаев, а бесплодия на фоне эндокринных нарушений — в 50%.
Трубно-перитонеальное бесплодие
О трубном бесплодии говорят тогда, когда анатомия маточных (фаллопиевых) труб препятствует продвижению по ним яйцеклетки в полость матки. Это связано с их непроходимостью или полным отсутствием. Перитонеальное бесплодие характеризуется наличием препятствия в виде разросшейся соединительной ткани в пространстве между фаллопиевыми трубами и яичниками. Чаще всего эти формы наблюдаются одновременно, называясь трубно-перитонеальным бесплодием.
Главными причинами трубно-перитонеального бесплодия являются:
- спаечный процесс в трубах;
- атрофия трубных ресничек, обеспечивающих перемещение яйцеклетки в сторону матки.
Основные формы заболевания:
- Дисфункция маточных труб, отличающаяся нарушением их сократительной активности:
- Гипотонус — недостаточная сократимость.
- Гипертонус — чрезмерная сократимость.
- Дискоординация — сокращение различных участков трубы в своем ритме.
- Органическое поражение фаллопиевых труб — спаечный процесс, непроходимость на фоне воспаления, стерилизация, опухоли и прочие.
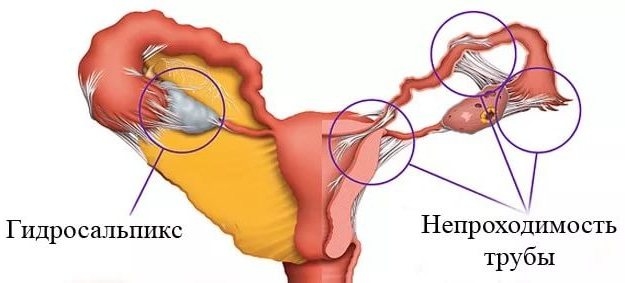
Клинические проявления:
- неспособность зачать при регулярном сексе без предохранения;
- дисменорея — выраженная болезненность во время менструации;
- боли в нижней части живота;
- боли во время полового сношения;
- нарушение работы кишечника.
Трубно-перитонеальному бесплодию отводится ведущее место. На его долю приходится до 60% случаев. Оно является самой трудноизлечимой формой бесплодия.
Маточная и иммунная форма
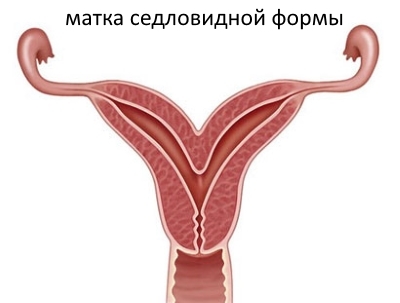
Маточная форма обусловлена дефектами матки различной природы. Они бывают:
- Врожденными, то есть связанные с недоразвитием органа:
- Гипоплазия — размер матки меньше, чем должен быть.
- Седловидная матка — расщепление дна матки в виде седла.
- Внутриматочные перегородки.
- Внутриматочные синехии — сращение полости матки.
- Опухоли.
- Приобретенными:
- Вмешательства внутрь матки различной природы.
- Аборт.
- Хирургические операции.
Иммунная форма патологии связана с присутствием в организме женщины специфического иммунитета, направленного против эмбриона или сперматозоидов. При наличии овуляции и отсутствии прочих заболеваний оплодотворение не происходит, так как иммунные клетки женщины уничтожают сперматозоиды до того, как они достигнут яйцеклетки. В случае возникновения беременности, существует опасность агрессивного воздействия иммунитета на эмбрион.
Диагностика
Диагностические мероприятия по выявлению причин женского бесплодия проводятся в два основных этапа. К ним относятся:
- Консультация гинеколога и сбор анамнеза пациентки.
- Специальное гинекологическое исследование.
Первый этап включает список манипуляций, направленных на осмотр пациентки и составление жизненного анамнеза:
| Манипуляция | Описание |
| Общие сведения |
|
| Жалобы |
|
| Семейный анамнез |
|
| Перенесенные пациенткой заболевания и обследования |
|
| Оценка менструального цикла |
|
| Половая жизнь |
|
| Оценка детородной функции |
|
| Физикальное обследование |
|
| Осмотр на гинекологическом кресле |
|
Второй этап включает специальные лабораторные и инструментальные исследования, а также проведение различных проб и тестов.
| Группа | Описание |
| Лабораторное исследование |
|
| Функциональные тесты |
|
| Гормональные пробы |
|
| Инструментальная диагностика |
|
| Хирургические методы диагностики |
|
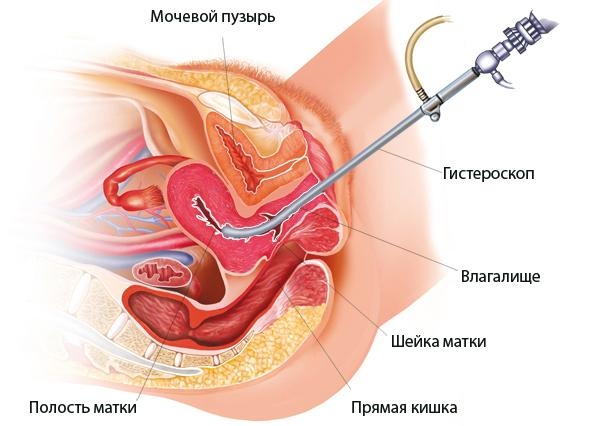
Гормональные пробы не стоит проводить после гинекологического осмотра, полового акта, рано утром после пробуждения. Это связано с возможностью изменения гормонального уровня. А также рекомендуется проводить пробы несколько раз для достоверности результата.
Дифференциальная диагностика заключается в консультации других специалистов (терапевта, эндокринолога, маммолога, нейрохирурга) с целью исключения их профильной патологии. Нередко требуется помощь психолога для исключения психологических причин бесплодия.
Лечение
Терапия женского бесплодия может быть начата только в случае полной оценки проведенного обследования и установления причин патологии. Она проводится амбулаторно (в домашних условиях), за исключением оперативного вмешательства или мер вспомогательной репродукции. Целью лечения является восстановление детородной функции женщины с помощью консервативных или хирургических мероприятий.
Основные виды лечения:
| Вид | Методы |
| Консервативная терапия |
|
| Хирургические операции |
|
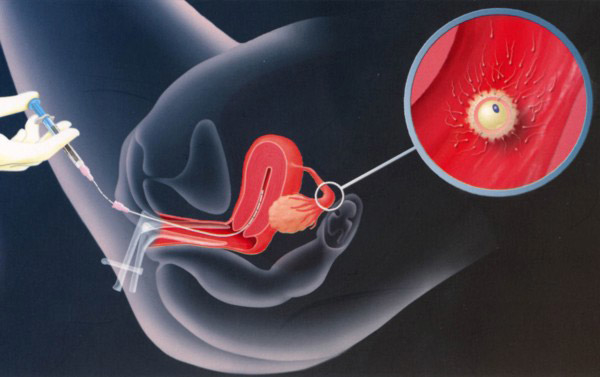
| Искусственное оплодотворение |
|
Показаниями к искусственному оплодотворению являются:
- отсутствие маточных труб или их непроходимость;
- истощение яичников;
- безрезультатное лечение эндокринного бесплодия;
- маточное бесплодие (некоторые случаи);
- проведенное лечение эндометриоза;
- неспособность зачатия из-за сопутствующих заболеваний;
- неустановленная причина бесплодия.
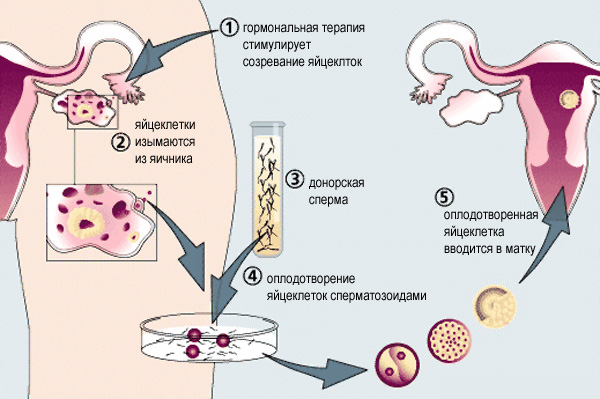
Способы лечения подбираются в зависимости от клинической формы бесплодия:
| Клиническая форма | Лечебные мероприятия |
| Эндокринная |
|
| Трубно-перитонеальная |
|
| Маточная |
|
| Иммунная |
|
Статистика наступления беременности после проведения полного лечения:
- гормональная терапия при эндокринном бесплодии — 70–80%;
- лапароскопическое восстановление проходимости фаллопиевых труб — 30–40%;
- пластическая реконструкция — 15–20%;
- лапароскопическая эндокоагуляция — 30–40%.
- искусственная инсеминация — 40%.
Женское бесплодие — распространенная проблема во всем мире, на долю которой приходится около 60% бесплодных браков. Нередко она возникает и в парах, у которых уже есть ребенок. Однако существует множество способов лечения этой патологии, своевременность и адекватность которых способствует рождению долгожданного малыша.































