Уреаплазмы широко распространены и часто выявляются у людей, не имеющих никаких клинических проявлений урогенитальных заболеваний. Эти микроорганизмы считаются условно-патогенными. Пограничным значением количества уреаплазм является 10 в 4-й степени КОЕ /мл. Лечение проводится не во всех случаях даже при превышении этой величины. Основа терапии при уреаплазмозе заключается в применении антибактериальных средств.
Уреаплазмы — что это такое?
Уреаплазмы являются самыми распространенными бактериями, которые высеваются в анализах у взрослых мужчин и женщин — по разным оценкам, распространенность инфицирования составляет от 10% до 80% сексуально активного населения. В медицинских кругах нет однозначного мнения о влиянии этого патогена на развитие урогенитальных заболеваний. Большинство исследователей сходится во мнении, что уреаплазмы являются условно-патогенными бактериями, то есть оказывают негативное влияние при наличии определенных условий и превышении клинически значимой концентрации. Пороговым количеством в мазке является уреаплазма 10 в 4-й степени КОЕ /мл.
Уреаплазмы относятся к микоплазмам — бактериям, которые в процессе эволюции утратили свою клеточную стенку. Существует несколько разновидностей этих микроорганизмов, которые разделяют на две большие группы — уреаплазма парвум и уреалитикум. Уреаплазмы предпочитают кислую среду с рН 6,0–6,5, заселяя мочевыделительную систему и половые органы. Одной из причин широкого распространения инфекции является то, что она существует в организме долгое время, никак не проявляя себя, то есть для нее характерно бессимптомное носительство.
Передача инфекции происходит половым путем. При сексуальном контакте бактерия в составе слизи с головки полового члена мужчины проникает во влагалище женщины или наоборот. Дальнейшее развитие ее жизнедеятельности в половых органах после заражения зависит от состояния иммунитета и наличия других инфекционно-воспалительных заболеваний в урогенитальном тракте. Бытовой путь инфицирования, в том числе через сиденье унитаза, купание в одном водоеме, личные предметы, маловероятен. Заражение детей происходит во время прохождения новорожденного по родовым путям роженицы. Инкубационный период в среднем составляет один месяц.
Наличие уреаплазмы в результате анализа в концентрации больше 10 в 4-й степени еще не говорит о том, что требуется лечение. Если нет симптомов заболеваний, вызываемых бактерией, отсутствует воспалительный процесс, то гинеколог может не назначить никаких лекарств. При наличии болезни урогенитального тракта требуется провести дифференциальную диагностику уреаплазмоза.
Какие заболевания вызывает уреаплазма?
Уреаплазмы приводят к следующим заболеваниям:
- бактериальный вагиноз;
- воспаление уретры;
- простатит;
- воспаление цервикального канала;
- цистит;
- пиелонефрит;
- эндометрит после родов;
- воспаление придатков матки;
- патологии беременности (воспаление стенок плодного пузыря);
- бесплодие (и мужское, и женское);
- патологии в развитии легких у плода.
Пусковыми механизмами для появления воспалительного процесса, связанного с уреаплазмами, являются снижение иммунитета, гормональные нарушения и ассоциации с другими микробами. Некоторые исследователи считают, что уреаплазмы являются причиной неблагоприятного течения беременности и патологий неонатального периода у детей:
- воспаление амниотического мешка у беременных;
- преждевременные роды;
- спайки в маточных трубах из-за хронического воспаления;
- рождение детей со сниженной массой;
- инфекции нижних дыхательных путей у новорожденных;
- мертворождение;
- менингит у новорожденных.
Уреаплазма парвум часто сопровождает кандидозный вагинит. Микробы обладают способностью прикрепляться к поверхности сперматозоидов, изменяя их подвижность и хромосомный аппарат, что и приводит к внутриутробным отклонениям при беременности.
Симптомы
Симптоматика вышеперечисленных болезней, которые могут быть связаны с наличием уреаплазм в анализах, состоит в следующем:
- У женщин:
- выделения (слизистые или слизисто-гнойные) из влагалища, уретры;
- покраснение в области уретры;
- кровянистые мажущие выделения в промежутках между менструациями;
- боль во время или после полового контакта;
- отечность влагалища;
- зуд или боль во время мочеиспускания;
- неприятные ощущения или боль в нижней части живота.
- У мужчин:
- выделения из уретры;
- зуд, жжение в уретре и при мочеиспускании;
- частые позывы к мочеиспусканию;
- боль в промежности, отдающаяся в прямую кишку;
- покраснение и отечность уретры.
Если отсутствуют вышеперечисленные симптомы и количество уреаплазм в анализах менее порогового значения, то лечение не требуется. Посев на уреаплазму необходимо обязательно проводить следующим категориям пациентов:
- при невынашивании беременности в анамнезе женщины;
- при бесплодии;
- донорам спермы.
Наличие симптомов воспалительных заболеваний в мочеполовых органах и бесплодие являются веской причиной для того, чтобы сдать анализ на уреаплазму. Опасность уреплазмоза состоит в том, что он часто протекает бессимптомно. После заражения от полового партнера женщина может долгое время не догадываться о наличии инфекции. Время от времени могут появляться прозрачные влагалищные выделения и чувство жжения при мочеиспускании. Характерные признаки (тянущая боль внизу живота, гнойные выделения) появляются на том этапе, когда инфекция уже привела к воспалительным процессам в матке или ее придатках. Необходимо иметь в виду, что при концентрации уреаплазм в мазке менее 10 в 4-й степени КОЕ /мл обострение заболевания происходит в самый «неподходящий» момент – при простуде или других инфекционных заболеваниях, стрессах, злоупотреблении алкоголем. Уреаплазмоз у мужчин может с годами привести к простатиту, для лечения которого потребуется значительное время.
Диагностика
Диагностику уреаплазмоза проводят, как и при всех урогенитальных инфекциях, начиная с посещения гинеколога или уролога. Из уретры, влагалища или цервикального канала врач берет специальный мазок для бактериологического посева на уреаплазму. В общем мазке на влагалищную флору обнаружить эти бактерии невозможно, так как они имеют очень маленькие размеры.
Кроме посева, применяют и другие виды анализов: ПЦР-диагностику соскоба из урогенитального тракта и серологические тесты на наличие антител к бактериям в крови больного. Если присутствует несколько половых инфекций в мазке на чистоту флоры (гонорея, трихомониаз), то потребуется консультация венеролога. О наличии воспалительного процесса свидетельствует повышенное количество лейкоцитов в анализе мочи и соскобе из уретры или половых органов.
Лечение
Лечение при уреаплазмозе назначается в двух случаях:
- при наличии ярко-выраженного воспалительного процесса при отсутствии других возбудителей в анализах;
- при выявлении уреаплазмы у лиц, подлежащих обязательной диагностике (указаны выше), даже если нет симптомов воспаления.
При количестве бактерий более 10 в 4-й степени КОЕ /мл в мазках и отсутствии признаков воспаления у других категорий пациентов лечение обычно не проводится.
Основой терапии является применение антибиотиков:
- тетрациклины (доксициклин, амоксициллин, окситетрациклин, миноциклин и другие);
- макролиды (кларитромицин, азитромицин, мидекамицин, джозамицин и другие);
- фторхинолоны (офлоксацин, ципрофлоксацин, пефлоксацин и другие);
- аминогликозиды (стрептомицин, канамицин, гентамицин и другие);
- левомицетин.

Сульфаниламиды в антибактериальной терапии уреаплазмоза не используются, так как эти микробы не синтезируют кислоту. Бактерии устойчивы к пенициллину, цефалоспорину и их производным, потому что эти средства воздействуют на клеточную стенку, которой у уреаплазм нет. Общая длительность терапии антибиотиками занимает 7-14 дней в зависимости от тяжести заболевания.
При беременности нежелательно применять тетрациклины и фторхинолоны, так как они вызывают фотосенсибилизацию. Препаратами выбора в этом случае являются эритромицин и джозамицин (Вильпафрен). Новорожденных детей, подвергшихся заражению от матери, также лечат эритромицином. Препарат вводят детям внутривенно, из расчета 20–40 мг на 1 кг массы тела.
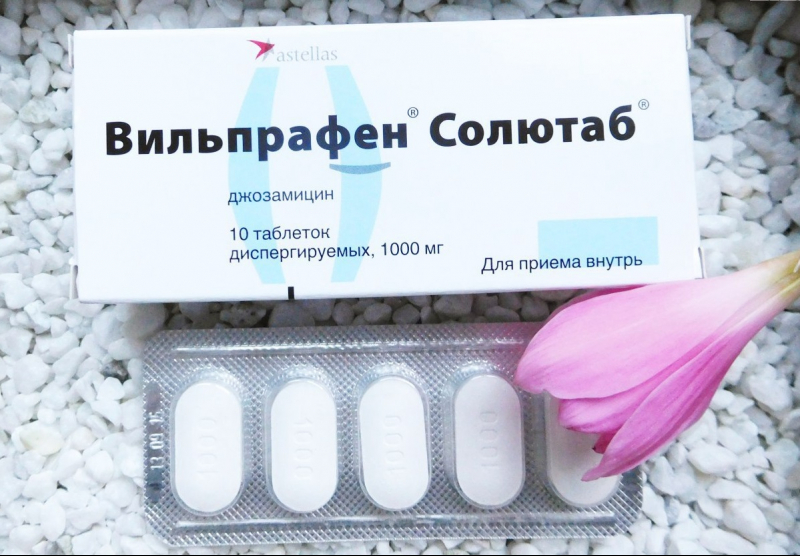
Все вышеперечисленные лекарственные средства являются бактериостатическими, то есть не убивают микробы, а препятствуют их размножению. Поэтому одного только курса антибиотиков может быть недостаточно. Для повышения иммунного ответа применяют иммунотропные препараты (Иммуномакс, Иммунофан, Полиоксидоний, Виферон и другие). Их назначают при рецидивирующем течении этой болезни, что позволяет избежать повторных обострений.