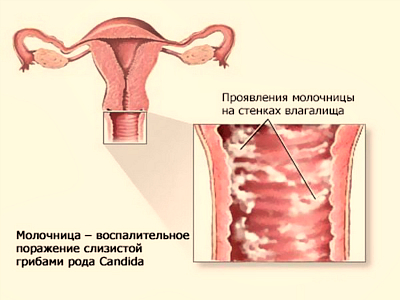
Дисбактериоз влагалища (дисбиоз или бактериальный вагиноз) считается самым распространенным заболеванием половой сферы у женщин. Его код по МКБ 10-76 или 76.8 — Другие воспалительные болезни влагалища и вульвы. Заболевание представляет собой расстройство баланса микрофлоры во влагалище — происходит нарушение соотношения условно-патогенных и полезных бактерий. Условно-патогенная микрофлора начинает существенно преобладать — с этим и связны основные причины. Несмотря на свою кажущуюся безобидность, данная патология может явиться причиной многих воспалительных процессов в половых органах женщины, которые чреваты более серьезными осложнениями. Поэтому при первых признаках дисбактериоза во влагалище необходимо принять меры.
Что представляет из себя и как развивается бактериальный вагиноз?
Нормальная микрофлора влагалища состоит из лактобактерий и бифидобактерий, а также условно-патогенных микроорганизмов. Соотношение примерно такое: 90 % — лактобактерии, 9 % — бифидобактерии и 1 % — условно-патогенные микроорганизмы. Лактобактерии и бифидобактерии призваны подавлять рост патогенной микрофлоры и не допустить их разрастания. Нормальный иммунитет поддерживает и восстанавливает микрофлору влагалища даже при незначительных ее нарушениях.
Но воздействие определенных провоцирующих факторов нарушает нормальную микрофлору, и в результате этого условно-патогенные микроорганизмы переходят в патогенные, то есть они становятся способными вызывать воспаление влагалища.
К таким микроорганизмам относятся кандида, гарданелла, хламидия, кишечная палочка, стафилококк и стрептококк, протей и другие. Степень проявления воспаления влагалища будет зависеть от иммунитета женщины и патогенности возбудителя.
Факторами, провоцирующими развитие дисбактериоза во влагалище, считаются:
- Переохлаждение, которое вызывает снижение местного и общего иммунитета.
- Гормональный дисбаланс, являющейся результатом различных патологий женской половой сферы.
- Резкая смена климата.
- Инфекционно-воспалительные заболевания в малом тазе.
- Инфекционные заболевания, передающиеся половым путем.
- Длительный прием антибактериальных лекарственных средств.
- Дисбактериоз кишечника.
- Нарушение правил личной интимной гигиены.
- Злоупотребление тампонами и неправильное использование их во время менструального цикла.
Кроме того, частая смена половых партнеров тоже может явиться причиной развития этой патологии. Некоторые заболевания, в частности сахарный диабет и болезни щитовидной железы, нередко способствуют развитию вагинального дисбактериоза.
К чему может привести дисбактериоз влагалища? Во-первых, если эта патология появляется у женщины во время беременности, то может спровоцировать преждевременные роды. Во-вторых, если у беременной был дисбактериоз влагалища, и она не предпринимала никаких лечебных мер, то после рождения ребенок тоже может страдать этим недугом. В-третьих, бактериальный вагиноз значительно повышает риск появления у женщины различных воспалительных заболеваний после медицинского вмешательства в половые органы (выскабливание, чистка, аборты, операции).
[youtube]EWlZypDyaEw[/youtube]
Признаки патологии и диагностика
Определенное время, в начале своего развития дисбактериоз может иметь бессимптомное течение. Лишь через некоторое время могут появиться его симптомы. Обычно начальные признаки такие:
- появление ранее не наблюдавшихся выделений;
- дискомфорт во влагалище, ощущающийся в виде зуда;
- сухость в полости влагалища и рези;
- болезненные ощущения при половом контакте.
Наиболее ярким проявлением дисбактериоза влагалища являются нехарактерные вагинальные выделения. Однако часто женщина и не обращает на них внимания, поскольку определенные выделения присутствуют всегда. Но все же их необходимо различать, в норме выделения прозрачные и не имеют неприятного запаха. Дисбактериоз же имеет выделения желтоватого или зеленоватого оттенка, с неприятным запахом гнили. Дисбактериозные выделения усиливаются во время менструального кровотечения и после полового акта.
В качестве осложнений дисбактериоза чаще всего встречаются такие заболевания, как:
- Воспаление придатков матки, или аднексит.
- Воспаление мочевого пузыря — цистит.
- Воспаление слизистой оболочки влагалища, или кольпит.
- Воспаление слизистой матки — эндометрит.
- Воспаление шейки матки — цервицит.
С помощью каких исследований можно выявить дисбактериоз? Картина бактериального вагиноза проявляется изменениями в мазке. Мазок на флору в этом случае покажет, что практически отсутствуют молочнокислые бактерии, но в большом количестве присутствует условно-патогенная микрофлора. Наряду с этим анализом необходимо будет провести бактериальный посев и анализ на определение заболеваний, передающихся половым путем. Посев позволит определить особенности патогенной микрофлоры и выявить, какие антибиотики лучше всего подойдут для лечения. Все необходимые анализы лечащий врач возьмет в ходе гинекологического осмотра.
Как избавиться от недуга?
Лечить дисбактериоз влагалища необходимо в 2-х направлениях. В первую очередь нужно избавиться от патогенной микрофлоры, а затем создать благоприятные условия для восстановления нормальной микрофлоры. Для первой части лечения подходят антибактериальные и антисептические препараты (Мирамистин, Трихопол, Хлоргексидин, Гинопеварил, Сумамед, Амоксиклав, Тержинан, Клотримазол). Эти лекарственные средства могут быть в виде свечей, таблеток или геля. Свечи от дисбактериоза могут быть и как вагинальные, так и ректальные Подходящее лекарство назначит врач на основе результата анализов.
Второй этап лечения предполагает прием препаратов, содержащих лактобактерии. Это пробиотики и эубиотики (Лактобактерин, Линекс, Ацилакт, Нарине). Помимо лечебной терапии рекомендуется соблюдать специальную диету, в соответствии с которой необходимо увеличить потребление молочнокислых продуктов. Так как заболевание возникает на фоне снижения иммунитета, необходимо принять меры для укрепления защитных сил организма. Это препараты-иммуномодуляторы, такие как Иммунал, Полиоксидоний, Генферон.
Дисбактериоз во время беременности, возникающий нередко в данный период, требует особенно тщательного подхода к лечению. Известно, что в период вынашивания плода не все лекарства подходят, требуются консультация врача и назначение им схемы лечения. В первой половине беременности не допускается применение антибактериальных препаратов системного действия. Поэтому необходимо подобрать эффективные средства для местного лечения — вагинальные свечи. Нежелательно откладывать лечение на послеродовой период, поскольку рассматриваемая патология может негативным образом сказаться на процессе родов.
Во время лечения рекомендуется исключить из рациона сахаросодержащие продукты и дрожжевую выпечку, крепкий кофе и алкоголь, шоколад и конфеты. Кроме того, на это время желательно воздержаться от половых связей.
Курс лечения составляет примерно 3 недели. После него желательно сдать повторно анализы, для того чтобы определить, насколько эффективно было лечение. Одним из признаков устранения недуга будет отсутствие или значительное уменьшение патологических выделений.